SQLITE NOT INSTALLED
Диффузные изменения печени – собирательное понятие, означающее изменение структуры клеток органа, тканей. Это синдром, который указывает на разрастание тканей органа, увеличение его размеров. Под диффузными изменениями чаще подразумевают патологический процесс на фоне разных заболеваний. Причиной может стать фиброз, цирроз, склероз, белковая дистрофия, набухание, гипертрофия. Диагноз ставят на основе исследования органов брюшной полости с помощью УЗИ.
Основные понятия
По разным причинам ткани печени начинают разрастаться. Изначально процесс незаметен, протекает без яркой клинической картины. О диффузных изменениях человек узнает случайно при исследовании других органов брюшины. Синдром, что указывает на болезнь печени либо связанных с нею функционально органов.
Патологические изменения легко диагностируются на УЗИ, прослеживаются при ощупывании живота. Основная задача заключается в выявлении первопричины, чтобы представилась возможность подобрать квалифицированную терапию. Диагностируется синдром в любом возрасте, но в особой зоне риска находятся женщины в период менопаузы, мужчины после 40 лет. Состояние возникает при нарушении функций печени, вследствие влияния внешних, внутренних факторов.
Код по МКБ-10
Отдельного обозначения диффузных изменений печени нет. В Международной классификации болезней данный синдром относится ко многим кодам, связанным с заболеваниями печени. Патологии данного органа находятся под номерами К70 – К77.

Патогенез
Диффузные изменения связывают с тяжелыми патологиями, временным воздействием негативных факторов. В любом случае наблюдается нарушение функций органа, увеличивается размер, замедляется отток желчи, появляются болезненные ощущения. Патологические преобразования бывают обратимыми, если своевременно начать терапию, ликвидировать воздействие негативных факторов. Клетки печени имеют свойства восстанавливаться, обновляться. В тяжелых ситуациях требуется длительное лечение, хирургическое вмешательство, вплоть до удаления, пересадки донорского органа.
Причины
Диффузные изменения возникают под воздействием внутренних, внешних факторов. Патология может быть врожденной, передаваться генетически, приобретенной, где немаловажную роль играет образ жизни, питание, привычки.
- Наиболее сложным для диагностирования, лечения процессом являются аутоиммунные нарушения. Организм сам отторгает собственные клетки печени, вызывая их разрушение. Вместо них формируются иные клетки, которые способствуют разрастанию тканей, увеличению размера органа. При этом печень перестает выполнять полноценно свои функции, со временем полностью становится непригодной. Аутоиммунные нарушения являются одной из причин фиброза, цирроза.
- Генетические болезни трудно предотвратить даже при максимальных усилиях. Патологию диагностируют при аномальном строении внутренних органов, нарушении обмена веществ, болезнях сердечно-сосудистой системы. Одной из причин является жировой гепатоз, в результате жировые клетки замешают нормальные, меняют структуру органа.
- Сердечно-сосудистая недостаточность приводит к уменьшению количества кислорода в организме, замеленному кровообращению. Создается внутреннее давление, печень недополучает необходимые вещества, в итоге, замедляется отток желчи, появляются болезни желчного пузыря, протоков, поджелудочной, кишечника.
- К изменениям приводят вирусы, бактерии, болезнетворные микроорганизмы, гельминты. Своим присутствием нарушают многие жизненно-важные процессы, изменяют структуру внутренних органов, в том числе, печени. В процессе их жизнедеятельности выделяется большое количество токсинов, с которым печень не может справиться. Длительное влияние неблагоприятных факторов приводит к увеличению органа, нарушению функций, а затем к деформации.
- Плохая экология, вредные вещества, а также курение, алкогольные напитки вызывают отравление организма, нарушают обмен веществ. С токсичными компонентами старается справиться печень, но под большой нагрузкой сдает позиции.
- Распространенной причиной называют неправильный образ жизни, нарушенный режим питания, рацион. Приводит к патологическим преобразованиям малоподвижный образ жизни, употребление газированных напитков, кофе, жирных, острых блюд, большое количество сладостей. Садит печень продукция с содержанием ароматизаторов, усилителей вкуса, красителей.

Причиной могут быть лекарственные препараты, гормональный сбой, патологически слабый иммунитет, травмы, ранения, хирургические вмешательства на других органах, болезни ЖКТ, продолжительные нервные стрессы.
Способствует появлению патологии сахарный диабет, нарушение функций эндокринной системы, гепатит, мочекаменная болезнь, атеросклероз сосудов, порок сердца, гастрит, гастродуоденит, колит, гормональный сбой, период менопаузы у женщин, онкология, новообразования.
Симптомы
Долгое время синдром не имеет выраженной клинической картины. Все потому, что печень не имеет болевых рецепторов, нервных окончаний. Медленно, незаметно разрушается, пока не попадет в патологический процесс оболочка и близлежащие органы. Изначально симптоматика смазана, проявляется общим недомоганием, слабостью, нарушением пищеварения.
По мере прогрессирования патологического процесса появляются характерные признаки:
- Горечь во рту;
- Боль в животе под правым ребром;
- Тошнота;
- Вздутие живота;
- Увеличение органа при ощупывании;
- Рвота;
- Нарушение стула;
- Обесцвечивание кала, темный цвет мочи;
- Общая слабость;
- Желтизна кожных покровов, глазного белка;
- Зуд;
- Головная боль;
- Снижение трудоспособности;
- Раздражительность;
- Бессонница;
- Головокружение;
- Повышение температуры тела.
Симптоматика может осложняться хроническими болезнями органов ЖКТ, сердца. Но на вопрос, где болит, больной всегда укажет на правый бок. При вовлечении в патологический процесс желчного пузыря боль может отдавать в ключицу, ребро либо опоясывать по линии талии. Создается впечатление, будто надели корсет, сильно затянули. У женщин наблюдается нарушение менструального цикла, у мужчин – ослабление потенции.
При обследовании часто обнаруживаются диффузные изменения не только печени, других органов – почек, поджелудочной, двенадцатиперстной кишки, селезенки, желчного пузыря, протоков, желудка.
Формы
Синдром сопровождает многие болезни печени с разными симптомами. Условно делят на 2 формы:
- Слабовыраженные – диабетический стеатоз, начальный цирроз, фиброз, гепатит, раковая опухоль, системные заболевания.
- Выраженные – микроабсцессы, саркоидоз, цирроз, токсический гепатит, метастазы вследствие химиотерапии.
Перерождение клеток может наблюдаться по всему органу либо в отдельных местах.
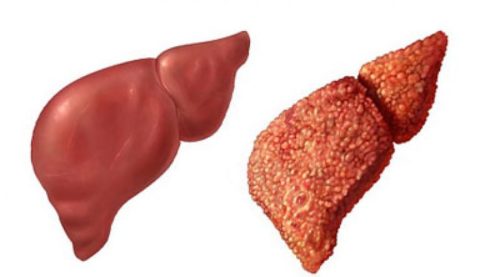
- Диффузная инфильтрация. В патологический процесс вовлекается вся слизистая, здоровых мест нет либо незначительны.
- Локальная. Изменение тканей прослеживается в отдельных местах, между ними здоровая ткань.
- Очаговая. Места поражения просматриваются в центральной части печени либо левой части органа.
Согласно другой классификации, диффузные изменения делят на незначительные, умеренные, выраженные. Для постановки точного диагноза, определения первопричин назначают комплексное обследование.
Диагностика – что исследовать, как это сделать
Патологические преобразования выявляются с помощью ультразвукового исследования органов брюшной полости. Но основная задача заключается в выяснении первопричины. Для этого назначают дополнительные методы, которые способны прояснить ситуацию. Наиболее информативными являются МРТ, КТ, рентгеноскопия. При наличии хронических заболеваний органов ЖКТ, подозрении на патологию, осуществляют эндоскопию. Обязательно проводят лабораторные исследования кала, мочи, крови. Для обнаружения патологий желчных протоков, сосудов осуществляют рентгеновское обследование с помощью контрастного вещества. Дают выпить либо вводят внутривенно. Метод позволяет четко увидеть рельеф мочевого пузыря, протоков, печени.
Что нужно обследовать, чтобы выявить диффузные изменения печени – данный орган. Однако важен не сам факт увеличения печени, а что привело орган в такое состояние. Поэтому часто встает вопрос не что обследовать, а как это сделать. Основным диагностическим методом является УЗИ, однако при большом количестве жировых клеток сигнал может ослабевать, картинка слабая, не дает возможности оценить реальное положение вещей. Дополнительно анализируются показатели крови, кала, мочи. Решается вопрос о дополнительном исследовании рентгеновскими лучами, эндоскопом, магнитно-резонансной томографией.
Основные методы исследования:
- УЗИ;
- Биопсия;
- Пункция;
- Рентген печени, желчного пузыря.
В процессе исследования органа берут материал для выявления раковых клеток.
Для проведения диагностики за помощью обращаются к гастроэнтерологу, терапевту, гепатологу. Имеется возможность пройти процедуру в государственной, частной клинике. Адреса учреждений по большим городам указаны на сайтах, через интернет можно записаться на прием. Выбор зависит от индивидуальных предпочтений, финансовых возможностей, сложности проблемы.
Диффузные изменения печени при УЗИ-диагностике
Визуальный осмотр органа с помощью специального устройства позволяет увидеть нарушения в структуре органа, его оболочки. Изменения паренхимы бывают склеротическими, набухающими, дистрофическими, охватывают отдельные участки либо всю печень.
- Высокая эхогенность во время исследования свидетельствует о наличии гепатита, глистной инвазии, амилоидозе, раке.
- Повышенная эхогенность желчных протоков наряду со слабой выраженностью сосудов говорит о хроническом холецистите, дискинезии, холангите. Понижение эхогенности наблюдается при обострении заболеваний.
- Очаговая инфильтрация не приводит к изменению структуры тканей, увеличению органа, контуров края, не снижает и не усиливает эхогенность. При наличии жировых клеток хорошо просматриваются преобразования оболочки, но невозможно отследить изменения в глубоких слоях органа. При этом локальное поражение органа хорошо определяется ввиду повышения эхогенности в патологических местах.
В одних случаях ультразвукового исследования достаточно, чтобы поставить правильный диагноз, назначить лечение, в других – нет, требуется дополнительное обследование.
Лечение
Подбор медикаментов зависит от причины, вызвавшей диффузные изменения. Действие направлено на устранение болезненной симптоматики, нормализацию работы органа, купирование воспаления. Вне зависимости от причины патологии обязательно назначают диету, запрещают употреблять алкоголь, курить, кушать жареное, острое, соленое, пить газированные напитки. При незначительных негативных преобразованиях органа под влиянием внешних факторов – лекарства, вредные привычки, медикаменты, правильное питание восстанавливает функции органа за 2-4 недели.
Рекомендуется употреблять гепатопротекторы, которые помогают клеткам печени восстановиться. Средства на основе натуральных компонентов включают витамины, фосфолипиды, экстракты, порошок растений, в частности, расторопши. Препараты назначают для ускорения терапевтического эффекта, предотвращения подобной ситуации на фоне приема антибиотиков, нарушенного режима питания, употребления алкоголя. Для укрепления иммунитета, чтобы заставить организм самостоятельно бороться с патологий, пропивают длительным курсом витаминные комплексы, настойку эхинацеи, иммуностимуляторы на основе натуральных компонентов.
При глистной инвазии назначают специальные противогельминтные препараты, затем средства для нормализации пищеварительного тракта, выведения токсинов, нормализации микрофлоры кишечника. При наличии вирусов, бактериальной инфекции показаны противовирусные средства, антибиотики, гормональная терапия. После чего рекомендуется пройти курс пробиотиков в течение 1-3 месяцев.

Увеличение печени, связанное с заболеванием пищеварительного тракта, лечится комплексно. При повышенной кислотности назначают антациды, ингибиторы протонной помпы, прокинетики для стимуляции моторики кишечника, сорбенты. Улучшают пищеварение Мезим, Панкреатим. Устраняет застойные процессы в желчном пузыре — Урсосан.
Лечение холецистита проводят антибиотиками, противовоспалительными средствами, желчегонными. При желчекаменной болезни часто осуществляют хирургическое вмешательство, удаляют желчный пузырь. Наличие рака требует специальной лучевой, химиотерапии, гомеопатическими средствами, проводят хирургическое вмешательство.
Для устранения спазма, болезненных ощущений принимают спазмолитики, обезболивающие, противовоспалительные препараты. При острой сильной боли вводят медикаменты внутривенно.
Дополнительно о лечении
В каждом случае схема терапии подбирается индивидуально, но некоторые препараты рекомендуется принимать при любой причине диффузных изменений.
- Гепатопротекторы. Натуральный гепатопротектор – растение расторопша. Обновляет клетки, восстанавливает функции органа. Растение стимулирует отток желчи, останавливает воспалительный процесс, выводит токсины. Принимать следует длительным курсом от 1 месяца до 6. Трижды в сутки за 20 минут до еды. Порошок запивают достаточным количеством негазированной минеральной, родниковой воды. На основе расторопши выпускают множество лекарств для восстановления печени. Аналогичными свойствами обладает Гепабене, Карсил, Галстена.
- Сорбенты. Препараты выводят из организма токсины, которые нагружают печень, вызывают патологические изменения. Улучшают общее самочувствие, устраняют недомогание, слабость, головную боль, метеоризм, вздутие. Эффективные препараты – Активированный уголь, Смекта, Энтерол, Энтеросгель.
- Желчегонные средства. Застой желчи вызывает нарушение печени, а также кишечника, поджелудочной, желчного пузыря, желудка. Внешне данная патология проявляется горечью во рту, тяжестью в области грудины, под правым ребром, вздутием живота, нарушением стула. Желчегонным эффектом обладают многие растения, поэтому часто используют рецепты народной медицины – отвар шиповника, одуванчика, укропа, сок калины с медом, свежего огурца. Из препаратов часто назначают Урсосан.
- Пробиотики. В лечении печени это дополнительные препараты, которые нормализуют микрофлору кишечника, стул, кислотность, повышают местный и общий иммунитет. Используются курсами наряду с витаминами. Эффективные препараты – Лактиале, Лактовит, Бифидум бактерин, Хилак форте.
- Средства для улучшения пищеварения. Застой желчи сказывается на работе пищеварительного тракта, возникают проблемы с перевариванием пищи. Чтобы облегчить работу желудка, поджелудочной, двенадцатиперстной кишки принимают Мезим, Панктератин, Домрид. Для устранения вздутия живота рекомендуют Коликид, Эспумизан. Чтобы снять спазм – Меверин, Но-Шпа, Дротаверин, Папаверин.
Отвары из целебных трав готовят на основе одуванчика, крапива, кукурузные рыльца, овес, куркума, календула, ромашка, мята, мелисса, бессмертник, чертополох, полынь, пижма, цикорий, чистотел, корень лопуха, душица, спорыш, полевой хвощ.
Диета
Правильное питание при диффузных изменениях печени предусматривает исключение одних продуктов, введение в рацион других. Обязательно нужно отказаться от алкоголя, курения, употребления наркотических веществ, жареной, острой, жирной, соленой пищи, газированных напитков. Не следует кушать свежую выпечку, сладости, наваристые грибные, мясные бульоны, кислые блюда, субпродукты. Убрать из рациона консервацию, копченые изделия, сыр, жирную кисломолочную продукцию.
Разрешенные ингредиенты:

- Мед;
- Молоко;
- Кефир;
- Йогурт;
- Творог;
- Овсянка;
- Рис;
- Гречка;
- Макаронные изделия;
- Тосты из белого хлеба;
- Отвар шиповника;
- Зеленый чай;
- Компот;
- Негазированная минеральная вода;
- Варенье;
- Кабачки;
- Картофель;
- Морковь;
- Лук;
- Зелень;
- Свекла;
- Капуста;
- Яйца;
- Курица;
- Индейка;
- Рыба;
- Нежирная свинина;
- Рыба;
- Сливочное, растительное масло;
- Сухофрукты;
- Дыня;
- Арбуз;
- Клубника;
- Банан;
- Малина;
- Слива;
- Абрикос;
- Огурец;
- Помидор.
Из разрешенных продуктов готовят супы, борщи, кашу, запеканку, вареники, пельмени, котлеты, голубцы, сырники, мясные биточки и т.д. Придерживаться правильного питания нужно постоянно. Кушать не менее 4 раз за день. Тщательно пережевывать, пить жидкость через 20 минут после еды. В противном случае затрудняется переваривание пищи, появляется тяжесть, изжога, отрыжка.
Профилактика
Не всегда возможно предотвратить диффузные изменения печени, но нужно прилагать к этому особые усилия. Профилактические мероприятия заключаются в соблюдении правил гигиены, образа жизни, питания.
- Отказаться от вредных привычек – алкоголь, курение, переедание, плотный ужин, перекусы по ночам.
- Не допускать длительного голодания, питания всухомятку.
- Под запретом газированные напитки, большое количество сладостей, продукты с содержанием химических добавок – ароматизаторы, усилители вкуса, консерванты.
- Следить за личной гигиеной, мыть руки после возвращения из общественных мест, обязательно перед едой.
- Больше двигаться, проводить время на свежем воздухе, всячески укреплять иммунитет.
- Не допускать хронических воспалительных процессов, своевременно лечить органы ЖКТ.
- Не злоупотреблять таблетками, принимать лекарства в случае острой необходимости. Отдавать предпочтение препаратам на основе натуральных компонентов.
- Контролировать вес.
- Параллельно с антибиотиками следует принимать пробиотики, гепатопротекторы, чтобы избежать нарушения функций печени, органов ЖКТ.
- Периодически проходить плановое обследование, даже если ничего не беспокоит.
Прогноз
Шансы на выздоровление повышаются, если диффузные изменения поверхностные, локальные, а также возникли под влиянием временных неблагоприятных факторов. Намного сложнее предотвратить болезнь органа при хронических болезнях поджелудочной, кишечника, желчного пузыря. Возможно нарушение работы печени у женщин в период менопаузы, мужчин после 40 лет, что связано с естественными физиологическими преобразованиями. Орган генетически имеет свойства быстро восстанавливаться, если ему не мешают аутоиммунные факторы, бактерии, воспалительные процессы, при создании благоприятных условий происходит полное исцеление.
Давать либо-какие прогнозы при наличии болезней печени, проблематично. С фибром, к примеру, человек может прожить всю жизнь, не подозревая о его существовании, либо умереть за 10 лет при обнаружении патологии на последних стадиях. Уничтожение клеток печени происходит одновременно с увеличением количества других клеток, которые увеличивают размер органа, делают невозможным выполнение своих функций. В тяжелых случаях требуется хирургическое вмешательство, пересадка печени.
Новейшие исследования
Наука не стоит на месте, постоянно проводятся исследования по поводу развития того или иного заболевания. Что же касается печени, достижения касаются методов диагностики. Современная аппаратура позволяет выявлять патологию, выяснять первопричину даже на начальных этапах развития болезни. Это существенно повышает шансы на выздоровление, медикам дает возможность назначить правильное лечение.

Одним из достижений называют изучение действия гепатопротекторов. Современные лекарства производят в форме капель, порошков, капсул, таблеток. При длительном применении восстанавливаются клетки печени, нормализуются функции. При тяжелых патологиях препараты позволяют замедлить процессы деформации тканей, мутацию клеток. Данные препараты также назначают при наличии раковой опухоли, результаты бывают впечатляющими.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о дифузных изменениях печени в комментариях, это также будет полезно другим пользователям сайта.

Наталья:
«На УЗИ обнаружили диффузные изменения печени, но тут же врач успокоил – такие патологии сейчас есть у всех. Просто кто-то ходит на прием к врачам, кто-то нет. Посоветовали сесть на диету, пропить Карсил, Панкреатин месяц. Так и сделала. Болезненной симптоматики нет.»
Светлана:
«У меня гепатит. Диффузные преобразования незначительные. Постоянно сижу на диете, пью поддерживающие препараты. Особых проблем нет. Правильный образ жизни, положительный настрой – лучшая профилактика.»