SQLITE NOT INSTALLED
Когда на обследовании ставят диагноз «стеатоз печени», многие, не зная значения этого слова, путают его с циррозом и начинают паниковать, думая, что больны неизлечимым заболеванием. На самом деле это не так. Стеатоз – один из вариантов гепатоза, целой группы заболеваний печени, которые не только можно, но и нужно лечить.
Что это такое
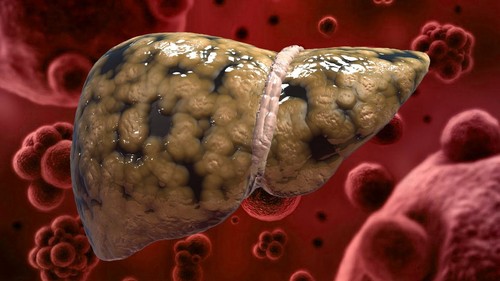
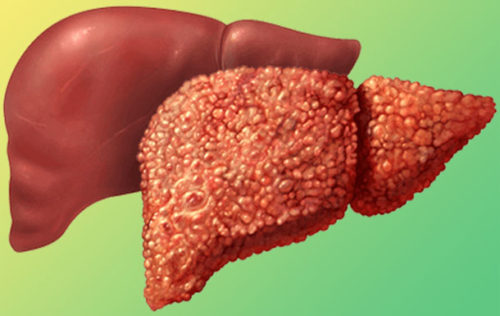
Стеатоз печени – это разновидность гепатоза, при котором в клетках органа начинается активное отложение жира. Чаще всего это происходит как реакция на алкоголь или другие токсичные вещества, реже – недостаточно активный образ жизни и неправильное питание с преобладанием жиров и углеводов.. Если жир в печени составляет более 10%, тогда врач диагностирует стеатоз. Больше всего жира обычно скапливается во второй и в третьей долях печени, однако при особо тяжелой форме заболевания он может находиться равномерно во всех тканях органа.
Формы и стадии гепатоза
Чтобы точно сформулировать поставленный диагноз, описать степень повреждения и область распространения патологии, гепатостеатоз был классифицирован по определенным признакам. Существующие в настоящее время классификации помогают докторам лучше разобраться в состоянии больного и оказать ему квалифицированную помощь, даже не заглядывая в историю болезни.
Так, различают две формы стеатоза печени:
- Алкогольную, характеризующуюся патологическими изменениями органа вследствие регулярного приема спиртных напитков;
- Неалкогольную (жировой гепатоз), главная особенность которой заключается в жировом перерождении клеток печени, возникающем из-за неправильного питания, малоподвижного образа жизни, сопутствующих заболеваний либо иных факторах.
Неалкогольный гепатоз протекает в три стадии:
- Первая – ожирение печени минимально, капли жира накапливаются в печеночных клетках, не повреждая их;
- Вторая – средняя тяжесть ожирения, развитие в клетках печени необратимых процессов, разрушение и гибель гепатоцитов, переход их содержимого в межклеточное пространство и образование патологических полостей (кист);
- Третья – развитие у больного тяжелого ожирения и предциррозного состояния, при котором нормальные клетки органа замещаются рубцовой тканью.
В зависимости от причин, вызвавших заболевание, различают первичный и вторичный стеатоз:
- При первичном – имеет место врожденная внутриутробная патология обменных процессов;
- При вторичном – обмен веществ нарушается из-за недостатка двигательной активности, ошибок в рационе питания, хирургического вмешательства и других причин.
Классификация в соответствии со степенью поражения структуры больного органа:
- Очаговая диссеминированная – характеризуется относительно малыми скоплениями жира по разным отделам органа, протекает бессимптомно;
- Выраженная диссеминированная – липиды (жировые капли) собираются в достаточно крупные очаги, поражая различные отделы печени, протекает с отчетливой симптоматикой;
- Диффузная – липиды равномерно поражают всю печеночную дольку, симптомы выражены;
- Зональная – липиды располагаются по разным отделам долек печени.
В зависимости от микроскопической картины поражения печени (патологических изменений, поражающих орган на клеточном уровне) больной может страдать от:
- Мелкокапельного ожирения, при котором патологический процесс еще не затрагивает гепатоциты;
- Крупнокапельного ожирения, которое характеризуется существенным повреждением клеток печени, приводящим их к постепенному отмиранию.
По строению и форме печеночных клеток (морфологии) выделяется четыре степени стеатоза:
- Нулевая – липиды в клетках печени скапливаются локально;
- Первая – концентрация липидов на отдельных участках печени растет, их размеры увеличиваются, поражение охватывает 1/3 больного органа;
- Вторая – вся поверхность печени покрыта крупными и мелкими очагами жировых капель, поражено около 2/3 органа;
- Третья – липиды скапливаются как в самих гепатоцитах, так и за пределами печеночных клеток, образуются кисты, происходит разрушение гепатоцитов и их некроз. Область поражения занимает свыше 2/3 поверхности органа.
Причины стеатоза печени
Развитие патологических изменений, приводящих к нарушению функций этого органа, может быть спровоцировано различными факторами. Состояние печени зависит от:
- Наследственности;
- Образа жизни;
- Бесконтрольного приема лекарственных препаратов;
- Неправильного питания;
- Вирусных инфекций;
- Сопутствующих заболеваний.
Как правило, возникновению стеатоза предшествует целый ряд различных факторов, а потому, чтобы узнать свой диагноз и причину, приведшую к развитию заболевания, больному придется ответить на вопросы врача о том, чем он болел или болен в настоящее время, принимает ли какие-то лекарственные препараты и принимает ли их до сих пор, имеет ли вредные привычки, как питается, и о многом другом. От установления точной причины заболевания зависит не только устранение провоцирующего фактора, который негативно влияет на состояние печени. Благодаря этому можно подобрать препараты, которые помогут эффективно и достаточно быстро вернуть пациенту здоровье и повысить его шансы на полное выздоровление.
Причины алкогольного стеатогепатоза
Единственной причиной, по которой может развиться алкогольный стеатогепатоз, является употребление спиртных напитков. У хронических алкоголиков и людей, периодически употребляющих неумеренное количество спиртного под действием больших доз этанола клетки печени разрушаются, тогда как их возобновление сильно запаздывает. Это приводит к образованию избыточной рубцовой ткани. Из-за острой нехватки кислорода клетки печени гибнут. В гепатоцитах в меньшем, по сравнению с нормой, количестве образуется белок, провоцируя их набухание вследствие накопления в них воды и патологическое увеличение печени, называемое гепатомегалией. Алкогольный стеатоз чаще всего развивается на фоне:
- Ожирения;
- Отягощенной наследственности;
- Гепатотропных вирусов;
- Нехватки в пище белка.
Причины неалкогольного стеатогепатоза
Причинами неалкогольного стеатогепатоза могут стать самые разные факторы:
- Хирургические операции на органах пищеварительной системы;
- Действие токсинов;
- Бесконтрольное употребление некоторых лекарственных препаратов;
- Заболевания пищеварительного тракта – как острые, так и хронические;
- Генетические заболевания, связанные с нарушением обменных процессов в организме;
- Глистная инвазия и лептоспироз;
- Травмы печени и живота;
- Чрезмерное употребление пищи, богатой углеводами и жирами.
Факторы риска возникновения стеатоза печени:
- Принадлежность к женскому полу;
- Этническая принадлежность – чаще всего это заболевание встречается у азиатов, реже всего с ним сталкиваются афроамериканцы;
- Неблагоприятная наследственность – если это заболевание на протяжении нескольких поколений встречалось у ближайших родственников, вероятность его развития у вполне здорового человека возрастает в несколько раз;
- Гипертония – при стабильно высоком кровяном давлении риск развития стеатоза печени резко возрастает;
- Сахарный диабет – на данный момент неизлечимый недуг, при котором поджелудочная железа перестает вырабатывать инсулин;
- ИМТ (индекс массы тела) – отношение квадрата роста (в метрах) к массе тела (в килограммах), который в норме должен быть не более 28 кг/м²;
- Возрастной фактор – у лиц, перешагнувших сорокапятилетний рубеж.
Симптомы гепатоза печени
Протекая практически бессимптомно в течение довольно продолжительного времени, стеатогепатоз может быть обнаружен совершенно случайно – к примеру, на плановом профилактическом осмотре либо во время диагностической процедуры, которую человек проходил совсем по другому поводу. Пока заболевание не достигло определенной стадии, больного, как правило, ничто не беспокоит, но чем больше болезнь прогрессирует, чем большую область печени охватывают патологические изменения, тем сильнее выражены нарушения структуры и функций больного органа, а значит, увеличивается выраженность проявлений симптомов недуга.
Нарастание симптомов гепатоза печени в зависимости от стадии:
- I стадия – симптоматика отсутствует. Болезнь проявляется чувством тяжести в правом подреберье, которое возникает вне зависимости от наполненности желудка, ощущением некоторого дискомфорта, словно в области печени что-то мешает, а также болевыми ощущениями, возникающими во время пальпации. Это состояние сопровождается ломотой во всем теле и хроническим чувством усталости.
- II стадия – появляется тошнота, чаще непрерывная, но может носить и характер приступов. Сопровождается дискомфортными ощущениями со стороны органов желудочно-кишечного тракта (пищевода и желудка), отвращением к определенным запахам и некоторым видам пищи. Характеризуется усилением выделения слюны, исчезновением способности испытывать голод, резким сокращением объема потребляемой пищи (больной с трудом может заставить себя поесть хотя бы раз в день). На этой стадии у больного обостряются хронические заболевания, он чаще простужается, сильнее подвержен действию вирусных инфекций.
- III стадия – на этом этапе заболевания у больного появляется разной интенсивности желтушность кожных покровов, глазных склер и слизистой оболочки ротовой полости. Больной страдает от мучительного зуда и жжения кожных покровов, обычно появляющихся к ночи, по телу распространяются точки мелких кровоизлияний, называемых геморрагической сыпью. Позднее появляются ксантомы – очаговые кожные образования, представляющие собой отложения холестерина – и ксантелазмы – плоская разновидность ксантом, которая встречается на верхних и нижних веках, а у больных возрастом старше шестидесяти лет часто обнаруживают липоидную дугу роговицы (иначе называемую старческой дугой) – помутнение глазной роговицы, которое выглядит как кольцо или дуга.
Диагностика гепатоза
При подозрении на гепатоз пациент должен пройти многочисленные обследования, включающие, визуальный осмотр, опрос врача, различные анализы и аппаратное исследование внешнего вида органа.
Сбор анамнеза
Сбор анамнеза – не что иное, как беседа врача с пациентом. В процессе, опроса врач внимательно выслушивает жалобы пациента, чтобы понять, какое направление в дальнейшем обследовании выбрать.
Первым делом у больного спрашивают, какие симптомы он заметил, записывают его жалобы.
Затем врач осведомляется, когда появились признаки заболевания и когда возникали приступы. Это так называемый анамнез настоящего заболевания.
Следующим этапом идет анамнез жизни, то есть изучение медицинской карты больного на предмет хронических заболеваний или хирургических вмешательств, и ознакомление с его образом жизни и привычками.
Дальше приходит пора семейного анамнеза, при котором больного опрашивают, чем болели его ближайшие родственники.
И наконец, врач приступает к анамнезу характера больного. В ходе этого опроса врач выясняет предпочтения пациента к пище, соблюдает ли он диету, есть ли у него аллергия и как часто он употребляет алкоголь.
Осмотр
Собрав анамнез, врач приступает к внешнему осмотру пациента, чтобы обнаружить признаки болезней печени. В ходе осмотра врач обращает особое внимание на:
- Цвет кожи (не должен быть желтушным) и слизистых оболочек, а также их состояние (расчесы, сыпь);
- Размеры печени и болезненность ощущений при перкуссии (простукивании) и пальпации (прощупывании);
- Внешний вид больного также может иметь значение при постановке диагноза – при обнаружении признаков этилизма врач может судить об алкогольной зависимости у больного;
- Далее пациента взвешивают, определяют его рост и телосложение, после чего по специальным таблицам вычисляют степень ожирения.
Общий анализ крови
Затем пациента отправляют на сдачу анализов крови. В дальнейшем она будет анализироваться в лаборатории. Перед тем, как сдать общий анализ, надо соблюсти несколько простых правил:
- Приходить на сдачу анализов надо утром, натощак;
- Перед днем сдачи анализа ужин должен быть легким, без крепкого чая или кофе;
- За три дня до сдачи следует отказаться от алкоголя, жирной пищи и лекарств;
- Сутки перед анализом следует посвятить отдыху без физических нагрузок;
- Перед анализами нельзя посещать рентгенолога или массажиста.
По результатам анализов можно выявить такие последствия заболевания печени, как малокровие или присутствие в организме воспалительного процесса.
Биохимический анализ крови
Процедура забора крови аналогична общему анализу крови, однако перед днем сдачи этого анализа вообще нельзя ужинать, а прием лекарств следует ограничивать в течение недели. При проведении этого анализа могут выявить такие нарушения, как:
- Повышение активности ферментов, ускоряющих ход химических реакций, трансаминаз, что указывает на разрушение клеток печени;
- Нарушение белкового обмена или дислипедемию;
- Нарушения углеводного обмена;
- Печеночно-клеточную недостаточность или снижение функции печени.
Ультразвуковое исследование (УЗИ)
В процессе УЗИ обследуются все органы в брюшной полости человека. Для этого используется метод эхолота, когда ультразвуковые волны, отражаясь от внутренних органов, улавливаются датчиком или поглощаются пустотами.
На ультразвуковое исследование отправляют, если печень пациента увеличена или при прощупывании чувствуется боль. Также показанием к УЗИ может послужить нарушение биохимического состава крови.
При проведении УЗИ можно обнаружить:
- Уплотнение тканей печени – гиперэхогенность, при которой наблюдается повышенное отражение волн от печени;
- Гератомегалию – то есть увеличение органа в размерах;
- Жировую инфильтрацию – когда повреждено более 30% тканей органа, может начаться активное выделение жира к поверхности;
- Чередование гипер- и гепоэхогенности – если печень повреждена неравномерно.
Компьютерная томография (КТ)
Аналог рентгена, который создает изображение внутренних органов человека на экране компьютера. Ее назначают, если возникают сомнения в качестве проведенного УЗИ, а также при очаговых поражениях, при обнаружении кист и других паталогических образований и если нужно более детально обследовать орган. Этот способ обследования противопоказан при психических заболеваниях или неадекватном поведении пациента, если он страдает от ожирения. Кроме того, такое исследование категорически запрещено проводить женщинам во время беременности.
В результате исследования можно выявить очаги скопления жиров и уплотнения сосудов.
Магнитно-резонансная томография (МРТ)
Еще один способ обследования, основанный на излучении ядрами водорода электромагнитного поля. В результате исследования можно получить объемный снимок поврежденного органа, который в последствии можно будет детально изучить.
Этот метод обследования имеет все присущие компьютерной томографии противопоказания (кроме беременности), к которым добавляется следующее – нельзя обследовать пациента, использующего кардиостимулятор, металлические импланты или татуировки.
В результате можно получить полный набор результатов, которые можно получить при УЗИ и компьютерной томографии.
Биопсия печени
При этом методе лечения в организм человека под общим наркозом хирургическим путем вводят специальный зонд, который забирает часть тканей печени для дальнейшего обследования. Прибегают к нему в самом крайнем случае, когда установить причину заболевания неинвазивными методами невозможно. Пациент вправе отказаться от проведения такого обследования.
Проводить биопсию нельзя при:
- Наличии гнойных процессов в печени или брюшной полости;
- Инфекционном поражении кожи в месте введения инструментов;
- Психических заболеваниях;
- Склонности к кровотечению;
- Опухолях на печени;
- Асцитах.
Этот метод позволяет выяснить не только причину и стадию заболевания, но и возможные сопутствующие болезни.
Эластография
Более дорогая неинвазивная альтернатива биопсии. Полностью безопасна и безболезненна. При этом исследовании на брюшную полость пациента надавливают специальным датчиком, который определяет эластичность ткани на выбранной глубине сканирования. Чем менее эластична ткань, тем более выражено заболевание.
Обследование не может дать точных результатов беременным женщинам и пациентам, страдающим от асцитов.
Код по МКБ-10
Международная классификация болезней десятого пересмотра предназначена для того, чтобы максимально сжато описать диагноз, поставленный больному. Это помогает преодолеть языковой барьер, если пациента необходимо оперативно перевести на лечение заграницу. Тем не менее, эта классификация также используется и в больницах России, чтобы улучшить понимание диагноза между врачами разных регионов.

В классификации МКБ-10 стеатоз печени подробно описан в пункте К70.0 «Алкогольная жировая дистрофия печени (жирная печень)», который в свою очередь является частью главы К70 «Алкогольная болезнь печени». Эта глава включена в более крупный раздел К70-К77 «Болезни печени», который является составляющей частью тома К00-К93 «Болезни органов пищеварения».
На сегодняшний день завершена работа над новым пересмотром классификации – МКБ-11. К сожалению, большинство медицинских учреждений еще не перешли на нее.
Стеатоз печени и поджелудочной железы
Периодически стеатоз печени может сочетаться одновременно и со стеатеозом поджелудочной железы. Это очень опасная форма заболевания, при которой практически останавливается работа пищеварительной системы. Если вам поставлен диагноз «совмещенный стеатоз печени и поджелудочной железы» ни в коем случае не прибегайте к самолечению – это не только бесполезно, но и, при неправильном сочетании средств, даже опасно: даже после профессионального лечения выживают только двое из троих.
Лечение гепатоза медикаментами
При назначении медикаментозной терапии врач первым делом должен защитить клетки печени пациента от дальнейшего разрушения. В этом ему помогают такие препараты, как:
- Эссенциальные фосфолипиды – Эссенциале Форте, Ливенциале, Эссливер Форте, Фосфоглив, Резалют про и Антралив;
- Препараты растительного происхождения – Аллохол, Карсил, ЛИВ-52, Гепабене, Легалон, Силимар и Максар;
- Препараты с содержание м урсодезоксихолевая кислоты –Урсофальк, Урдокса, Урсодез и Ливодекса;
- Переработанные аминокислоты – Гептрал, Прогепар, Гептор, Гепа-мерц и Лецитин;
- БАДы – Овесол и Гепагард актив.
Далее идет повышение чувствительности клеток к инсулину, чтобы тем самым снизить количество сахара в крови и, как результат, уменьшить нагрузку на печень. Для этого прибегают к гипогликемическим препаратам Метформин и Сиофор.
Обезопасив здоровье пациента от дальнейшего разрушения, врач назначает препараты, призванные снизить количество жиров в организме:
- Статины – Аторвастатин и Розувастатин;
- Фибраты – Гемофибрат и Клофибрат.
Масса тела больного снижается с помощью Орлистата и Сибутрамина.
Кроме того, врач назначает некоторые антиоксиданты, призванные защитить клетки от разрушения: мексидол или комплексные витамины. Чтобы снизить последствия от приема этих препаратов, назначают антигипоксантные средства Карнитин, Триметазидин, Гипоксен и Актовегин.
Диета при гепатозе, меню
Такое заболевание печени, как жировой гепатоз, излечивается достаточно легко – особенно на ранней стадии. В большинстве случаев достаточно изменить рацион и заняться спортом (даже элементарной утренней зарядкой или ходьбой на ягодицах по Неумывакину), чтобы вскоре полностью выздороветь. Именно поэтому диетическое питание составляет основу лечения гепатоза. Уже через неделю после перехода на новый рацион становятся заметны положительные изменения, происходящие в организме: приходит в норму обмен веществ, исчезают проблемы в работе пищеварительной системы, жира в больном органе становится все меньше.
Но это далеко не все! Чем ближе вес человека к норме, тем меньше вероятность заболеть сахарным диабетом, получить гипертонию, стенокардию или инфаркт. Снижается нагрузка на суставы, каждое движение дается легко, как в ранней юности. Разумеется, все это не может не отразиться на настроении – уходят тоска и уныние, появляется желание жить, творить, любить… Ничего удивительного, что снижение веса делает человека визуально – да и физически! – моложе.
Однако слишком быстрая потеря веса вместо пользы может принести большой вред, поэтому подбор лечебного питания лучше поручить квалифицированному врачу-диетологу. Если же такой возможности нет, возьмите на вооружение рекомендации по столу N5 и диете N8, которой придерживаются при лечении ожирения.
Соблюдая диету, не забывайте о следующих правилах:
- Сократите порции втрое, но ешьте чаще – каждые 2 часа, в день получится шесть-семь приемов пищи;
- Пейте воду – если вам трудно учитывать каждый выпитый стакан, покупайте двухлитровую бутылку качественной негазированной воды и выпивайте ее содержимое в течение дня;
- Ограничьте употребление сахара и соли – шести чайных ложек сахарного песка и одной чайной ложки поваренной соли в день взрослому человеку более чем достаточно;
- Исключите из своего рациона жирные и жареные блюда, заменив их отварными, тушеными или запеченными;
- Откажитесь от острых пряностей, солений и маринадов – они раздражают слизистую оболочку желудка и усиливают выделение желчи;
- Воздержитесь от алкогольных напитков – особенно вредит печени пиво;
- Крепкие безалкогольные напитки – чай, кофе, какао и шоколад – также под запретом;
- Приучите себя не глотать кипящий суп прямо из кастрюли и не употреблять пищу прямо из морозильника – еда должна быть приятно теплой.
При жировом гепатозе суточная норма жиров составляет 80 граммов (треть из которых приходится на растительные), белков – около 120 граммов, углеводов – 250-300 граммов.
В качестве примерного меню на день можно предложить:
- На первый завтрак – порцию каши на молоке, разведенном водой (1 к 3), обезжиренный несладкий творог, стакан некрепкого черного чая;
- На второй завтрак – большое зеленое яблоко (свежее или запеченное), горсть сухофруктов, немного чернослива;
- На обед – овощной суп, каша с кусочком отварной или запеченной курицы, стакан компота из яблок и красной смородины;
- На полдник – компот из домашних сухофруктов (яблоки, вишни, абрикосы) с парой галетных печений;
- На ужин – порцию картофельного или сборного пюре с кусочком отварной рыбы, посыпанным мелко порубленными укропом и петрушкой, салат из свежих или отварных овощей, заправленный растительным маслом;
- Перед сном – стакан обезжиренного молока с пшеничным сухариком.
Лечится ли гепатоз народными средствами
Лечение гепатоза народными средствами категорически запрещено – это слишком опасное заболевание, чтобы лечить его самостоятельно. Прием некоторых народных средств допускается только с одобрения врача.

Чаще всего в народной медицине применяются такие растения от гепатоза, как отруби, настой шиповника, цветки бессмертника, расторопша, зеленый чай, корни одуванчика, артишок, кукуруза, куркума, орехи, овес, лопух и некоторые другие. Из них можно приготовить массу различных отваров, настоев, соков, каш и киселей, которые помогут организму.
Чем опасен стеатоз печени (осложнения, последствия)
Накопление жиров в печени – это обратимый процесс, который можно излечить без операции, исключительно медикаментами. Но если человеку не оказать вовремя надлежащую помощь, заболевание переходит в более тяжелые и мучительные формы. Скорость течения может варьироваться от множества факторов, поэтому чем раньше вы обратитесь в больницу, тем лучше.
Стеатоз может перерасти в такие опасные заболевания, как фиброз и цирроз печени. Последнее практически неизлечимо, помочь может только пересадка донорской печени.
Может ли беременность спровоцировать жировой гепатоз
Однозначного ответа, почему гепатоз может развиться у беременных женщин, врачи дать не могут. От холестатического гепатоза страдают примерно 1% беременных женщин.
Симптомы гепатоза у беременных женщин:
- Зуд на коже;
- Желтушная окраска покровных тканей;
- Потеря аппетита, тошнота, рвоты, изжога;
- Тяжесть или ноющая боль в правой верхней части живота;
- Обесцвечивание стула;
- Недомогание, слабость.
Если вы обнаружили у себя эти признаки, немедленно обратитесь к врачу! Последствия могут быть ужасными: гипоксия ребенка, преждевременные роды, сильное послеродовое кровотечение. Иногда даже возникает необходимость стимулировать родовую деятельность на 38 неделе срока.
Могут ли дети болеть гепатозом
Как и взрослые, дети могут страдать от гепатоза. При этом он бывает как первичным (наследственным), так и вторичным (приобретенным).
В первом случае заболевание передается генетически. Может проявляться с самого рождения в виде хронической или периодически проявляющейся желтухи. На образ жизни больного практически не влияет, протекает обычно доброкачественно.
Вторая форма возникает при ведении неправильного образа жизни. Часто сопровождается сахарным диабетом первого типа или врожденным гепатитом. Возникает от того, что ребенок получает слишком много лекарств, страдает ожирением и нерационально питается.
Можно ли вылечить жировой гепатоз
Однозначно, да. Это обратимое заболевание, которое хорошо поддается лечению на ранних стадиях развития. Все лечение на этом этапе состоит в поддержании состояния печени и изменении образа жизни. Орган должен восстановиться сам.
Восстановление могут замедлить некоторые факторы, от которых невозможно избавиться, – сахарный диабет, врожденные нарушения метаболизма и некоторые другие не поддающиеся лечению заболевания.
Жировой гепатоз обычно не сопровождается ярко выраженными симптомами и чаще всего диагностируется во время обследования на другие заболевания. Диагностировать его на начальном этапе очень сложно, а лечение на более поздних этапах может оказаться очень сложным и даже невозможным.
Чем отличается гепатоз от стеатоза печени
Гепатоз является нарушениями обменных процессов, происходящих в печени. Стеатоз – одна их его форм.
Все формы гепатоза – это различные нарушения обмена веществ. Так, при стеатозе в тканях органа начинает скапливаться жир. Поэтому его еще называют жировой инфильтрацией печени или «жирной» печенью. Существует еще пигментный гепатоз, следствием которого может быть желтуха.
Можно ли при жировом гепатозе делать тюбаж
Многие слышали страшное слово «тюбаж», но не все знают, что оно означает. Тюбажом называют медицинскую манипуляцию, заключающуюся в очищении желчного пузыря (как раз над ним и находится печень). Это профилактическая процедура, предупреждающая холестаз (застой желчи) и камнеобразование в полости желчного пузыря, который во время процедуры раздражают желчегонными препаратами либо народными средствами с целью выведения из организма как можно большего количества желчи. Этот метод применяют при некоторых заболеваниях:
- Печени;
- Желчного пузыря;
- Желчных протоков.
Если имеет место воспаление, нарушен процесс выделения желчи, этот метод может оказать большую пользу. Но есть у него и противопоказания. Тюбаж нельзя проводить при воспалении желчного пузыря, которое возникает из-за скопившихся в нем камней (так называемом калькулезном холецистите). Находящийся в желчном пузыре камень может попасть в желчный проток и закупорить его просвет. Спасти человека от страшных последствий может только срочная операция.
В медицинских учреждениях тюбаж проводят, используя дуоденальный зонд, который вводится в 12-перстную кишку и через него (или внутривенно) подаются желчегонные препараты. Желчь начинает усиленно выделяться, выходя в 12-перстную кишку, из которой ее отсасывают через зонд предназначенным для этого прибором, который называется аспиратором.
Также практикуется пероральный прием желчегонных препаратов с одновременным прогреванием области печени. Для приема внутрь используют раствор натрия хлорида либо магния сульфата, в ряде случаев – 40-процентный раствор глюкозы, а для внутривенного введения – атропин, гистамин и им подобные.
Еще один метод, называемый «слепым тюбажом», может применяться в комфортных домашних условиях. Больной принимает желчегонное средство (им может быть раствор магния сульфата, подогретый кефир с растительным маслом, отвар шиповника или теплая минеральная вода), ложится на диван на правый бок, подложив под него теплую грелку, сгибает в коленях ноги и отдыхает полтора-два часа или больше, пока не начнется процесс очищения желчного пузыря. Если вы собираетесь самостоятельно провести подобную процедуру, обязательно пройдите ультразвуковое исследование печени и желчного пузыря (УЗИ), в противном случае последствия могут быть самыми непредсказуемыми.
Какой врач лечит стеатоз печени
Как правило, с различными патологиями печени обращаются к врачу-гепатологу, однако из-за того, что стеатоз печени может развиться по самым разным причинам, то ставить диагноз и лечить недуг придется, возможно, не одному, а сразу нескольким специалистам. В случае необходимости врач-гепатолог направляет пациента к специалистам другого профиля:

- Эндокринологу – это врач, который лечит заболевания желез внутренней секреции;
- Гастроэнтерологу – специалисту по заболеваниям пищеварительной системы;
- Диетологу – это врач, который поможет скорректировать рацион пациента и избавить его от лишних килограммов;
- Кардиологу – специалисту по заболеваниям сердечно-сосудистой системы;
- Акушеру-гинекологу – этот врач занимается заболеваниями женской половой сферы;
- Наркологу – врачу, который помогает больному избавиться от алкогольной зависимости.
Продолжительность жизни при жировом гепатозе
Как таковой, жировой гепатоз практически не влияет на то, сколько лет проживет больной. На ранних стадиях развития он вполне успешно излечивается и при условии изменения образа жизни больного больше не напоминает о себе. Более определенно ответить на этот вопрос нельзя, поскольку каждый случай строго индивидуален. Следует учитывать возраст больного, стадию заболевания, эффективность проводимого лечения, сопутствующие заболевания, вероятность развития осложнений и, самое главное, желание самого больного прожить как можно дольше. И если работа врача заключается только в установлении диагноза, назначении лечения и наблюдении за пациентом, то от последнего требуется колоссальное волевое усилие, чтобы полностью изменить свою жизнь. К сожалению, далеко не все на это способны.
Если начальная стадия болезни излечивается легко и без особых последствий, то при обратимом процессе разрастания рубцовой ткани, называемом фиброзом, и, тем более, необратимом процессе, которым является цирроз печени, прогноз резко ухудшается. К сокращению жизни больного приводит не сам недуг, а отсутствие адекватной терапии, запущенности заболевания и другие факторы, провоцирующие быстрое прогрессирование болезни.
Если у вас диагностировали фиброз, отчаиваться не стоит: этот процесс не зря называют обратимым – при своевременном лечении, переходе на диетическое питание, соблюдении принципов здорового образа жизни и отказе от вредных привычек шансы на успешное излечение весьма высоки. Пять стадий фиброза могут сменять одна другую с разной быстротой: к примеру, от нулевой до второй стадии могут пройти годы, а третья переходит в четвертую достаточно быстро. Если у больного нарушен липидный обмен, есть склонность к ожирению, а возраст пересек отметку в пятьдесят лет, процесс прогрессирования заболевания значительно ускоряется, а у больных сахарным диабетом скорость прогрессирования еще выше.
Цирроз печени – болезнь гораздо более опасная, и то, сколько проживет человек с таким диагнозом, зависит от степени тяжести недуга. Самый лучший прогноз по компенсированному циррозу – приспособление организма к данному виду патологии проходит с некритичным количеством отрицательных последствий, а оставшиеся неповрежденными клетки печени берут на себя роль отмерших. Почти половина больных с таким диагнозом живет до семи лет и дольше. Продолжительность жизни при скомпенсированном циррозе – менее пяти лет, поскольку живые гепатоциты слишком сильно истощены и уже не могут нормально функционировать. Декомпенсированный цирроз – крайне тяжелая степень заболевания – оставляет больному менее трех лет.
Помогает ли гирудотерапия (лечение пиявками) при гепатозе
Лечение пиявками, столь популярное в старину, не утратило своей актуальности и в наши дни. Этот метод хорошо помогает при хроническом или токсическом гепатите, циррозе печени и других заболеваниях.
Техника проведения процедуры гирудотерапии очень проста: кожу в месте наложения пиявок протирают спиртом или любым антисептическим раствором, после чего к биологически активным точкам прикрепляют пиявок (точнее, накладывают, поскольку присасываются они самостоятельно). Если вы боитесь боли, спешим успокоить: эта процедура не вызывает неприятных ощущений, разве что в момент прикрепления пиявки к коже. Выделяемые медицинской пиявкой особые вещества обладают обезболивающим действием. Насосавшаяся крови пиявка спустя полчаса или немного позже отпадет сама, отделять ее не понадобится. Когда это произойдет, на оставленную ею ранку накладывают стерильную повязку. Для лечения заболеваний печени потребуется от десяти до двенадцати сеансов гирудотерапии, которые проводят раз в неделю (реже – два).
Следует учесть, что самостоятельно лечиться пиявками нежелательно, поскольку при некоторых заболеваниях (не имеющих отношения к печени и желчному пузырю) их применение противопоказано:
- Во время беременности;
- При низком кровяном давлении;
- При врожденном нарушении свертываемости крови (гемофилии);
- При пониженном уровне гемоглобина;
- При индивидуальной непереносимости.
И, конечно, если эти малосимпатичные существа вызывают у вас ужас и отвращение, лучше подумать о другом виде терапии. Если же вы спокойно переносите вид присосавшейся к коже пиявки, лечение определенно пойдет вам на пользу, поскольку после него:
- Уменьшается воспаление;
- Уходит отек;
- Восстанавливаются стенки клеток печени (гепатоцитов);
- Улучшается их насыщение кислородом;
- Происходит регенерация стенок сосудов больного органа;
- Заметно укрепляется иммунитет.
Кроме того, выделяемые пиявками вещества препятствуют образованию рубцовой ткани, а значит, дарят больному несколько дополнительных лет жизни.
Если вы решили пролечиться укусами пиявок, выбирайте для этого хорошо зарекомендовавшего себя специалиста, который проводит процедуры не на дому, а в медкабинете, оборудованном именно для этой цели. К сожалению, гарантии, что у вас не разовьется побочная реакция, нет, хотя, надо признать, это случается чрезвычайно редко. Поэтому важно, чтобы в случае непредвиденной реакции со стороны организма вам могли оказать быструю квалифицированную помощь.
Как влияют паразиты на гепатоз
Наличие в организме паразитов оказывает отрицательное влияние на состояние печени, провоцируя развитие различных заболеваний (в том числе, гепатоз) либо усугубляя ту патологию, которая уже существует. Из-за высокого содержания питательных веществ этот орган особенно привлекает ленточных червей, аскарид и других паразитов – в том числе, одноклеточных, поэтому периодическая проверка на глистную инвазию никогда не будет лишней.
Чаще всего в печени обнаруживают:
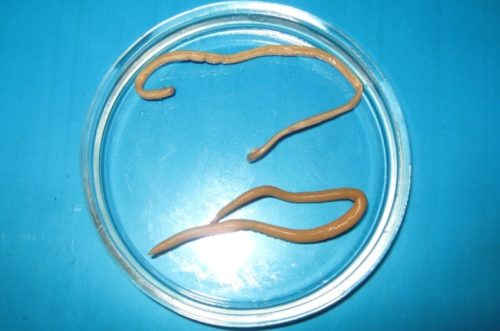
- Аскарид – круглых червей, заразиться которыми можно при употреблении сырой или недостаточно прокипяченной воды, плохо промытых овощей и фруктов, плохо прожаренного мяса, в условиях антисанитарии. Заражение аскаридами чревато развитием гепатитов, микроабсцессов (гнойных воспалений тканей печени) и микронекрозов (их локальной гибели).
- Лямблий – простейших, которые попадают в человеческий организм с немытых рук, зараженной воды или загрязненных предметов, а также при недостаточной термической обработке продуктов питания (при этом нарушается питание тканей печени, может развиться воспалительный процесс).
- Амеб – одноклеточных микроорганизмов, попадающих к человеку через зараженную ими воду или пищевые продукты. Заражение амебами вызывает нарушение питания гепатоцитов, тромбообразование и отравление организма человека продуктами их жизнедеятельности. Вызывают образование амебного процесса печени, характеризующегося развитием гнойного воспаления и некрозом тканей.
- Шизостом – плоских червей, попадающий в организм через кожу во время купания в зараженных ими пресных водоемах, могут стать причиной развития гепатита и цирроза печени.
- Альвеолярных эхонококков – ленточных червей, проникающих в организм человека с плохо промытыми продуктами, которые были заражены фекалиями. Поражение охватывает клетки и ткани печени. Зараженная альвеолярным эхинококком печень сильно увеличивается в размерах, становится плотной, при прощупывании явственно ощущаются опухолевидные узлы, заполненные паразитами в пузырьках.
- Однокамерных эхинококков – паразитов, чаще всего поселяющихся в желчном пузыре, избавиться от которых зачастую можно только хирургическим путем вместе с удаленным органом.
Поскольку о присутствии в организме паразитов сам больной может и не догадываться, во время обследования на гепатоз необходимо провериться и на глистную инвазию.
Можно ли заниматься спортом при стеатозе печени
Зачастую стеатоз печени возникает из-за ведения человеком малоподвижного образа жизни.
Самостоятельно заниматься спортом при стеатозе не рекомендуется, лучше всего посоветоваться со специалистом, чтобы он подобрал комплекс упражнений, которые не слишком сильно нагружали бы организм. Обычно назначается гимнастика или йога в сочетании со специальной, бедной калориями, диетой. Это необходимо, чтобы сбросить массу тела.
Некоторым противопоказаны занятия спортом и врач отправляет их к массажисту.
К какому врачу обратиться
При любом заболевании вначале необходимо обратиться к терапевту. Он выберет дальнейшее направление для обследования. Непосредственно лечением стеатоза занимаются такие врачи, как гастроэнтерологи, эндокринологи, диетологи, акушеры-гинекологи, кардиологи и наркологи.
Профилактика
Весь комплекс профилактических процедур сводится к избавлению от факторов, которые могут вызвать заболевание. Так, рекомендуется полностью отказаться от алкоголя и заняться спортом для снижения массы тела. Больные сахарным диабетом должны регулярно принимать инсулин. Те, кто страдает расстройствами обмена веществ, могут попытаться скорректировать их препаратами, которые назначают в больнице, а также народными средствами. При лечении какого-либо заболевания нужно стараться максимально сократить или вовсе отказаться от приема антибиотиков, цистотатиков и гормональных препаратов.
Прогноз
Алкогольная жировая дистрофия успешно излечивается, но только в случае полного отказа от спиртных напитков. Если же больной пренебрегает предупреждениями врача, продолжая пить, прогноз может быть неблагоприятным: прогрессирование заболевания в гепатит, цирроз – и ранняя смерть.
При неалкогольной жировой дистрофии, как правило, прогноз достаточно благоприятный: если больной сбросит лишние килограммы, у него появятся все шансы на успешное излечение. Только у одного или двух человек из ста в течение двадцати лет после определения диагноза может развиться цирроз печени, а стеатогепатит переходит в цирроз, в среднем, у одного из десяти.
Стеатоз – вполне излечимое заболевание, если соблюдать некоторые простые меры предосторожности и вовремя обращаться к врачу. Будьте здоровы!
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о стеатозе печени в комментариях, это также будет полезно другим пользователям сайта.

Янислава, г. Нижневартовск:
Лечиться пиявками – то еще удовольствие! Когда гепатолог посоветовала мне пройти курс гирудотерапии, я и представить не могла, до чего это страшно! В первый раз не выдержала: стоило врачу вынуть из банки пиявку, как я пулей вылетела из кабинета, распугав одну половину пациентов и развеселив до слез другую. В тот раз я так и не отважилась на постановку пиявки, пришлось прийти на следующий день. Надо сказать, все оказалось совсем не так больно, как я воображала. К третьему сеансу я уже ничего не боялась, а заканчивала лечение и вовсе с грустью. Результат, кстати, меня порадовал: анализы значительно улучшились, да и общее состояние тоже.
Кристина, г. Омск:
С тех пор, как у меня диагностировали гепатит C и стеатоз печени, села на строгую диету: никаких наваристых бульонов – ни мясных, ни грибных, ни моего любимого горохового супа, ем все только запеченное или отварное, полностью отказалась от мяса жирных сортов, изредка позволяю себе кусочек отварного куриного филе и немного телятины, два раза в неделю – нежирная рыба, а так – овощные рагу или пюре, практически без масла, фруктовые компоты, некрепкий чай, на десерт – сухофрукты. Грустно, но жить можно.