SQLITE NOT INSTALLED
Билиарный панкреатит — заболевание поджелудочной железы, возникающее в результате поражения печени и желчевыводящих протоков. Патология тесно связана с воспалительными и другими недугами гепатобилиарной системы. Основным условием развития билиарного панкреатита считается желчекаменная болезнь. Обострения заболевания связаны с передвижением камня по желчевыводящим каналам, проблему решают оперативным путем. Консервативная терапия проводится с применением противовоспалительных и обезболивающих препаратов, ферментами, регулировкой процента сахара в крови. Диета является неотъемлемой частью лечебного курса.
Лечение заболевания в ранние сроки позволяет предотвратить серьезные осложнения, после терапии больной должен регулярно проходить обследования у гастроэнтеролога.
Что такое билиарный панкреатит
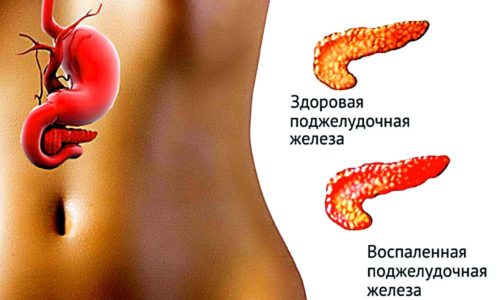
Билиарный тип панкреатита — воспаление поджелудочной железы, которое связано именно с проблемами гепатобилиарной системы. Он может развиваться как длительно (в течение 6 месяцев и более), так и стремительно. Запущенность патологии приводит к полному нарушению работы пж.
Билиарный панкреатит — довольно часто диагностируемое заболевание, поражающее больше половины от общего числа всех больных с панкреатическими заболеваниями. Развиваться патология может в любом возрасте, и у взрослых и у детей, но чаще всего заболеваемость данным недугом выше у взрослого населения. У мужчин заболевание встречается реже, чем у женщин.
Билиарный панкреатит представляет собой вторичное заболевание, с воспалительным характером течения. Образуется патология на фоне уже протекающей болезни. Первичные заболевания поражают печень, желчный пузырь или желчевыводящие каналы. Длительное течение первичных патологий является предпосылкой для повышения вероятности развития хронического билиарного панкреатита. Развивается заболевание в большинстве случаев на фоне желчекаменной болезни без конкрементов или с наличием некрупных конкрементов в протоках желчного пузыря.
Билиарная форма панкреатита появляется в результате поражения паренхимозного органа. Поражение усугубляется наличием свободных радикалов, которые попадают из желчных протоков непосредственно в полость поджелудочной железы. Продолжительное течение холецистита при отсутствии камней вызывает изменение состава секрета, который в итоге длительного застоя способствует образованию хлопьев. Они осаждаются в желчном пузыре и по мере транспортировки могут травмировать протоки, приводя к их сужению вследствие рубцевания. При этом происходит недостаточный заброс желчи в дпк, что становится причиной попадания секрета в протоки поджелудочной железы и вызывает ее воспаление.
Как выглядит
Визуализация билиарного панкреатита производится с помощью эндоскопической ретроградной холангиопанкреатографии (эрхпг). На фото можно увидеть наличие стенозов в главных каналах и структурные деформации в мелких протоках.
Видны локализации абструкции, при наличии четко выделены внутрипротоковые кальцинаты и белковые пробки. Визуализация позволяет оценить изменения поджелудочной железы, желчного пузыря и печени.
В отдельных случаях на фото можно увидеть кисты с содержанием жидкости и гнойные участки в тканях пж (абсцессы).
Какие заболевания способствуют возникновению билиарного панкреатита?
Более 60% этого заболевания возникает в результате блокировки выходящего отверстия поджелудочной железы желчным камнем (желчекаменное заболевание).
К болезням, провоцирующим развитие билиарного типа панкреатита, относятся:
- Нарушения структуры желчегонных путей;
- Воспаление поджелудочной железы;
- Нарушение моторики желчного пузыря;
- Воспаление в желчных протоках, вызывающее нарушение их проходимости (холангит);
- Цирроз печени;
- Кисты холодоха;
- Дискинезия жвп или жп;
- Сгущение желчи с включениями конкрементов микроскопической величины;
- Глистные инвазии;
- Воспалительные и патологические проявления в зоне дуоденального сосочка.
вторичность билиарного панкреатита, как заболевания, обусловлено тем, что недуг является не последствием воспаления поджелудочной железы, а появляется в результате функциональных сбоев, происходящих в близкорасположенных органах.
Код по мкб 10
Даная разновидность панкреатического поражения поджелудочной железы определяется кодом к85.1.
Хронический билиарный панкреатит
Различают острый билиарный панкреатити и хронический билиаринозависимый панкреатит.
Билиарнозависимый хронический панкреатит имеет длительное протекание сроком более 6 месяцев. Является заболеванием поджелудочной железы, развивающимся на фоне патологий и врожденных заболеваний желчевыводящих каналов. Проявляется болезнь прекращением или полной потерей ферментативной и гормоновыделительной функции поджелудочной железы
Хроническая форма билиарного панкреатита встречается довольно часто. Заболевания желчевыводящих путей являются причиной приблизительно половины случаев всех хронических панкреатитов.
Для хронического билиарнозависимого панкреатита типично появление дискомфорта в животе ноющего характера, который длительно беспокоит пациента, наличие диспептических явлений, жидкого стула, желтухи, снижения веса. Хронический вид панкреатита билиарного типа протекает также хроническими запорами или диареей.
Острый билиарный панкреатит
Острый билиарный панкреатит развивается в результате воспаления желчевыводящих путей и без соответствующей врачебной помощи нередко приводит к летальному исходу. Для профилактики и коррекции протекания процесса нередко используют консервативные методы терапии. Если же они не дают результатов, показано оперативное вмешательство. Острый период характеризуется незначительной гипертермией в большинстве случаев в пределах субфебрильных значений.
Острое течение заболевания выявляется следующими симптомами:
- Боли, локализованные в зоне левого подреберья. Болевые ощущения носят опоясывающий характер;
- Регулярное проявление тошноты с интенсивными рвотными позывами;
- Желтушность кожных покровов;
- Повышение газообразования, развитие запоров или поноса.
Опасность данного заболевания состоит в том, что изменения в поджелудочной железе часто бывают необратимыми. Начало болезни характеризуется воспалительным процессом, который вызывает нарушения в работе железы. Со временем тело пж деформируется, что заканчивается разрастанием поврежденных клеток в аппарате железа, состояние переходит в хроническую фазу.
Симптомы
Клиническая картина патологии имеет сходства с другими разновидностями заболеваний поджелудочной железы. Однако имеются и характерные особенности протекания недуга:
- Появление болезненности в области живота, обусловленное приемом лекарственных препаратов с желчегонным действием, а также продуктов питания с идентичным свойством;
- Продолжительность приступов боли. Болевые ощущения длятся значительно дольше по сравнению с другими заболеваниями;
- Образование пареза в области кишечника. В большинстве случаев данный вид панкреатита протекает с развитием запоров, в том случае, как другие разновидности заболевания провоцируют появление поноса;
- Проявление болей в подреберной области справа, а не слева. Болевые ощущения напоминают желчные колики;
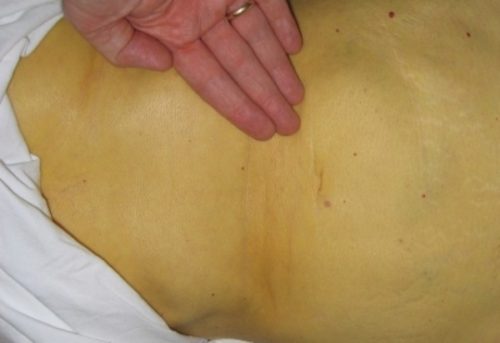
- Появление желтухи, именно билиарная форма панкреатита выявляется желтушностью кожных покровов и видимых слизистых;
- Регулярнaq отрыжкa с горьким привкусом, горечx в полости рта.
Если билиарный панкреатит сопровождается закупоркой протоков пораженной пж или сфинктера одди, кожа приобретает желтый оттенок, имеется вероятность возникновения нарушения в углеводных обменах.
Больной при этом жалуется на изжогу, отрыжку, ухудшение аппетита, снижение веса, нарушение пищеварения, появление диареи, изменения цвета кала (грязно – серый), каловые массы выделяются зловонным запахом.
Причины появления
Основными причинами, провоцирующими развитие билиарного панкреатита, являются желчекаменные заболевания, а также загустение желчи с образованием осадка на форме микроскопических кальцинатов (билиарная сладжа). Причиной повеления патологии также могут стать врожденные дефекты желчевыводящего канала, продолжительное течение хронического холецистита, печеночная внешнесекреторная недостаточность.
Вызвать данный тип панкреатита могут дискинезия желчного протока (холедоха), активизирующая отведение желчи из полости желчного пузыря и печеночного протока, прогрессирование холангита, застойных холестаз, разрушение клеток печени (цирроз), патологические нарушения функциональности фатерова соска, функция которого — обеспечение полноценного попадания желчи в 12 – перстную кишку.
Развитию перечисленных патологий при билиарном панкратите в паренхиматозной железе способствуют:
- Воспалительные процессы;
- Активизация дегенеративных процессов;
- Возникновение соединительной пролиферации.
Диагностика
Лечение билиарного панкреатита проводится на основе результатов исследований.
Процесс диагностирования начинается с изучения истории болезни и жалоб пациента. Важным и информативным способом, применяемым для диагностирования бп, является эндоскопическая ретроградная холангиопанкреатография (эрхпг). С помощью этого метода удается фиксировать стенозы, изменения желчевыводящих каналов, определить закупорки белкового характера, кальцинаты. Эрхпг позволяет наблюдать за общим состоянием и других органов, вовлеченных в патологический процесс. Метод является незаменимым способом при дифференцировании данного диагноза с онкологией пж.
Назначаются также:

- Анализ крови. При бп фиксируется повышение лейкоцитов и изменение показателей соэ;
- Анализ мочи. Указывает на присутствие глюкозы, которой в норме быть не может;
- Биохимическое исследование крови. Уделяет возможность определить содержание липазы, амилазы, сахара;
- Узи. Помогает оценить внешний вид пж и обнаружить камни, другие образования;
- Мрт и кт. Уделяют возможность тщательно осмотреть проблемную зону с помощью визуализации воспаленного участка;
- Рентгенография. Применяется для обследования общего состояния воспаленной поджелудочной железы.
Как лечить
Лечат заболевание комплексно. Лечебная стратегия билиарного панкреатита направлена на устранение болевого синдрома, дезинтоксикацию организма, стабилизацию секреторной функции поджелудочной железы, предупреждение инфекционных заболеваний, удаление конкрементов (при наличии). Эндоскопия фатерова сосочка проводится как в диагностических, так и в лечебных целях. В комплексное лечение входят также диета и медикаментозная терапия.
В первую очередь устраняют провоцирующий фактор патологического заброса желчи. Если заболевание в острой фазе, в большинстве случаев проводится операция по удалению камней из протока. Когда конкременты небольшие, назначается медикиаментозная терапия, направленная на расщепление и выведение камней из желчного пузыря.
Для купирования болевого синдрома используют спазмолитики и анальгетики. Препараты могут быть назначены для перорального приема, а также вливаться внутривенно в стационарных условиях. На острой фазе патологии применяют лекарственные средства желчегонного воздействия.
Для повышения функциональной активности поджелудочной железы назначают ферментативные препараты. В основном применяют креон, мезим, панкреатин. Медикаменты данной группы восполняют дефицит ферментов, вызванный недостаточной секреторной активностью поджелудочной железы, таким образом нормализуя процесс пищеварения. По мере улучшения состояния их постепенно отменяют.
Когда бп сопровождается чрезмерной выработкой соляной кислоты клетками слизистой оболочки желудка, в курс терапии включают дополнительные препараты: блокаторы протонной помпы. Назначают омепрозол, нольпазу, эманеру, с помощью которых корректируется процесс выработки соляной кислоты.
При хроническом виде бп назначают препараты, способствующие нормализации оттока желчи. Чаще всего для этой цели используют лекарства на растительной основе. Эффективным считается хофитол, который разработан на основе экстракта артишока. Препарат позволяет устранить застойные явления в желчевыводящих каналах, предупредить образование патологической концентрации желчи.
В комплексную терапию бп включают также сульфаниламиды, бигуаниды, инсулин для уменьшения содержания сахара в крови, антибиотики для предотвращения инфекционных последствий, медикаменты с урсодезоксихолевой кислотой, действие которых направлено на стабилизацию работы желчного пузыря и седативные препараты с целью усиления действия обезболивающих лекарств и снятия депрессий.
Хирургическое лечение бп проводится, если заболевание вызвано именно желчекаменной болезнью. Показаниями для операции являются запущенные формы желчекаменной патологии, когда размеры камней большие, конкременты не поддаются дроблению эувл и полностью перекрывают желчевыводящие протоки. При таком варианте проводится холецистэктомия (удаление желчного пузыря вместе с конкрементами).
Операция проводится и при развитии аденомы, локализующейся в зоне фатерового соска, при рубцовых сужениях или наличии стриктур.
Оперативное вмешательство проводится двумя способами:
- Лапаротомией. Когда производится наружный разрез стенки живота с последующим удалением желчного пузыря вместе с конкрементами. После данного вида вмешательства следует уделить особое внимание периоду восстановления.
- Лапароскопией. Способ считается малоинвазивным и производится через незначительные проколы, которые делают на брюшной стенке. Операция осуществляется посредством видеооборудования. За всеми манипуляциями врач следит через монитор.
Операция может откладываться, если у пациента фиксируются стремительное падение артериального давления, шоковые состояния, нестабилен нейропсихический статус, сильная задержка мочи, значительное повышение уровня ферментов или сахара. Хирургическое вмешательство при таких случаях проводится после стабилизации состояния больного.
Диета при билиарном панкреатите: что можно и нельзя
Лечение билиарного панкреатита подразумевает строгое соблюдение назначенной специалистом диеты. Питание должно быть дробным и сбалансированным. Корректировка рациона проводится согласно диетическому столу номер 5. При остром процессе или рецидиве хронического бп в течение 3 суток назначается голод, что уделяет возможность обеспечить пораженному органу функциональный покой и предотвратить осложнения.
Все блюда, принятые больным, должны быть в консистенции пюре, мусса, пудинга. Вся еда должна быть приготовлена на пару, разрешается и употребление тушенной, запеченной еды в стадии стойкой ремиссии. Температура блюд должна составлять не более 50 градусов. Организовать прием еды нужно не менее 5 раза в день небольшими порциями.
Требуется полностью исключить из рациона жареные, жирные, острые блюда и алкоголь, фруктовые и ягодные кисели, соки с кислым вкусом, белокачанную капусту, бобовые, орехи, крепкий чай, кофе, газированные напитки.
Не разрешается использование желчегонных продуктов, таких как сметана, сливочное масло, необходимо увеличить количество белковых продуктов. За день при бп рекомендуется употреблять около 120 г белка и сократить количество углеводов в рационе.
Из продуктов, богатых углеводами, допускаются домашние сухарики, манная каша, овсянка, гречневая каша, перловка, рис, макаронные изделия. Также разрешается есть картофель, морковь, свеклу, тыкву, кабачки, патиссоны. Овощные блюда должны быть приготовлены на пару или на воде, можно съесть овощной паровой пудинг. Отварные овощи лучше употреблять в протертом виде с добавлением крупяного отвара.
Из фруктов рекомендуются употребление некислых сортов яблок: спелые плоды можно запекать, протирать, готовить из них компот, также полезен компот из сухофруктов. Очень важно не допускать переедание. Порции должны быть не более 250г. Количество соли и сахара должно быть ограниченными.
Диетическое питание, меню
Диетическое питание при бп позволяет исключить вероятные осложнения и предупредить появление рецидивов.
Согласно разработанной системе питания первыми блюдами должны быть супы из круп (можно на молоке в период стойкой ремиссии), овощей, мясные блюда с нежирным мясом, рыбой. Разрешается использовать в качестве первых блюд также сладкие супы с содержанием фруктов.
Вторые блюда — отварное мясо говядины, птицы, рыба, омлет, приготовленный на пару из белков яиц.
В меню следует включить блюда из злаков (каши), макароны, полезны вчерашний хлеб, растительные масла. Допускается употребление нежирных кисломолочных изделий, сливочного масла (суточная норма не более 0,25 г).
В качестве десерта можно использовать мед, сладкие сорта ягод и фруктов, сухофрукты в ошпаренном виде, добавленные в муссы и каши.
Одобряется использование свежевыжатых соков сладких фруктов без сахара, овощных соков, киселей, компотов.
Примерное меню за день больного билиарным типом панкреатита включает:
- Завтрак. Овсяную кашу на молоке, разбавленном водой, кусок отварной говядины, зеленый чай;
- Второй завтрак. Омлет на пару, печеное яблоко, кисель;
- Обед. Овощной суп, фрикадельки из рыбы, макароны, домашнее желе, отвар шиповника;
- Ланч. Творог и галетное печенье;
- Ужин. Рисовая каша и зеленый чай.
Осложнения
Осложнения возникают в основном при запущенности заболевания. Встречаются следующие осложнения при бп:
- Кисты, с содержанием жидкости;
- Очаги абсцесса в тканевых структурах поджелудочной железы с гнойным содержанием;
- Механическая желтуха, проявленная в результате увеличения процента билирубина в крови;
- Паренхиматозный панкреатит;
- Сахарный диабет. Заболевание считается как последствием, так и признаком бп;
- Панкреосклероз с увеличением объема соединительных тканей в поджелудочной железе. Патология может захватить отделные участки органа или всю железу.
Профилактика
Предупреждение развития панкреатита возможно, если своевременно лечить заболевания пищеварительного тракта, печени, желчевыводящих путей и желчного пузыря.
Важен отказ от спиртных напитков, курения, использования вредной и тяжелой еды. Полезны для здоровья двигательная активность, занятия физкультурой и спортом.
Регулярные обследования у врача, особенно при наличии проблем с жкт, позволят обнаружить заболевание на ранней стадии и организовать терапию, способствующую восстановлению функциональной активности поджелудочной железы за короткий срок.
Рекомендации и прогноз
При организации комплексного лечения бп важно восстановление нормальной работы желчного пузыря и поджелудочной железы, а также устранение сопутствующих патологий жкт.
Если состояние усугублено наличием цирроза печени, рекомендуется прием лекарств, действие которых направлено на регенерацию печеночных клеток. При запущенных случаях терапия может быть неуспешной, редко, но проводится трансплантация печени.
Хроническую форму билиарного панкреатита в большинстве случаев лечат в стационарных условиях. Если развивается непроходимость желчного канала, применяется хирургическое вмешательство.
Больным бп советуется использование минеральной воды комнатной температуры без газа, полезно санаторное лечение с включением терапии на восстановление функциональности пж.
Рекомендуется проведение психотерапии, поскольку у больных с панкреатитом возникают различные фобии. При таких случаях назначают антидепрессанты и противотревожные средства (при хроническом виде). Если на фоне заболевания развивался сахарный диабет, дополнительно применяют препараты, корректирующие уровень глюкозы.
Если соблюдать диету, принимать назначенные врачом медикаменты и начать лечение своевременно, то прогноз благоприятный. Многое зависит от сопутствующего заболевания, к примеру, при циррозе печени прогноз не может быть благоприятным.
Цены на лечение
Лечение билиарного панкреатита является комплексным мероприятием. С целью диагностирования назначается ряд консультаций и исследований у разных специалистов.
К дорогим исследованиям относятся проведение мрт и кт печени и желчевыводящих путей – средняя стоимость процедур составляет около 8000 рублей. Консультации у эндокринолога и гастроэнтеролога составляют около 3000 рублей (по отдельности), лабораторные анализы вместе будут стоить около 2500 рублей. В общем счете лечение без учета стоимости препаратов, поскольку они выбираются для каждого пациента индивидуально, обойдется около 15000рублей.
Билиарный тип панкреатита — серьезное заболевание, однако, корректировка рациона и грамотное лечение помогут полностью вылечить ее и вернуться к активной жизни.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о билиарном панкреатите в комментариях, это также будет полезно другим пользователям сайта.

Алиса
Билиарный панкреатит у меня возник в результате глистной инвазии. Беспокоили симптомы интоксикации, болел живот, постепенно появились тошнота и рвота, изменился цвет кала. После лабораторных исследований и узи назначили соответствующее лечение. Курс терапии был эффективным, даже стала набирать вес.
Олег
Болел холециститом. Иногда обострение заболевания продолжалось несколько месяцев. Уже привык к симптомам, но после очередного осмотра врач сказал, что у меня развился билиарный панкреатит. Проблема довольно серьезная, затрагивающая поджелудочную железу и печень. Пришлось пройти очень долгое лечение с соблюдением диеты. Результаты хорошие, однако, требуется постоянное наблюдение врача.



