SQLITE NOT INSTALLED
Воспаление поджелудочной железы является острым процессом, который сигнализирует о серьёзном нарушении работы эндокринной системы. Для того чтобы устранить неприятные симптомы необходимо выявить причину и получить адекватную схему терапии. Важным аспектом в лечении является соблюдение специально назначенной диеты.
Роль поджелудочной железы в организме
Поджелудочная железа является важным органом в организме, который отвечает за процесс переваривания пищи и выполняет следующие функции:
- Выработка необходимых панкреатических ферментов для расщепления белков, жиров, углеводов (эластаза, диастаза, лактаза, мальтаза, амилаза, липаза, трипсин, химотрипсин). Данные соединения являются участниками процесса пищеварения и обеспечивают нормальное усвоение всех полезных веществ;
- Синтез глюкагона и инсулина, которые необходимы для нормального функционирования организма и исключения развития сахарного диабета, других нарушений эндокринной системы.
Патологические изменения в поджелудочной железе способствуют образованию различных заболеваний в организме, которые проявляются в острой форме с ярко выраженными характерными признаками.
Чаще всего возникает острый панкреатит, сопровождающийся сильными болевыми проявлениями и диспепсическими расстройствами. Заболевание образуется на фоне злоупотребления алкоголем, механического повреждения поджелудочной железы, нарушения работы жёлчного пузыря, двенадцатиперстной кишки.
Причины возникновения
Воспаление поджелудочной железы имеет хорошо изученную этиологию и немалое число факторов, провоцирующих развитие различных заболеваний:
- Чрезмерное употребление алкоголя;
- Камни в жёлчном пузыре;
- Заболевания органов ЖКТ (гастрит, язва желудка, патологии двенадцатиперстной кишки);
- Длительный приём сильнодействующих медикаментозных препаратов;
- Инфекционные болезни (паротит, тонзиллит, гепатит, сепсис, оспа);
- Механические повреждения живота;
- Нарушение обмена веществ;
- Заболевания аутоиммунного характера;
- Оперативное вмешательство;
- Неправильное питание.
Симптомы воспаления у взрослых и детей
Симптоматика воспаления поджелудочной железы имеет одинаковые признаки у взрослых и детей. При этом маленький ребёнок не всегда может точно описать болевые ощущения, поэтому в каждом отдельном индивидуальном случае необходима точная диагностика.
Основные симптомы воспалительного процесса:
- Боли различного характера. При остром панкреатите дискомфорт имеет постепенный нарастающий характер, а при развитии заболевания отмечается образование некроза, вовлечение брюшины с последующим возникновением перитонита. Такое течение сопровождается острыми признаками, которые требуют незамедлительной госпитализации в больницу.
При отёчности органа сдавливаются нервные окончания, что вызывает тупую, режущую боль. Длительное время не наблюдается напряжение брюшных мышц, поэтому во время пальпации живот мягкий. Дискомфорт чаще всего локализуется в левом подреберье и может иррадировать в поясницу.
Появление боли не связано с приёмом пищи, а при развитии заболевания общие симптомы усугубляются. В некоторых случаях дискомфорт распространяется в грудинное пространство. При этом важно исключить возникновение сердечно-сосудистых болезней.
- Расстройства диспепсического характера сопровождаются расстройством стула, тошнотой, рвотой, нарушением аппетита. Такие проявления часто возникают на первоначальной стадии развития заболевания при употреблении вредных продуктов, алкоголя или длительном приёме препаратов химического происхождения.
Тошнота возникает из-за сильного раздражения блуждающего нерва и заканчивается рвотой, которая не приносит облегчения больному пациенту.
Рвотные массы содержат остатки непереваренной пищи и примеси желчи, что свидетельствует о нарушении работы двенадцатиперстной кишки, жёлчного пузыря. При значительном опорожнении желудка развивается обезвоживание, которое имеет опасные последствия для организма.
Процесс обезвоживания разделяют на несколько стадий:
- При первой стадии отмечается незначительная потеря массы тела (до 3%),несильная жажда, потеря электролитов замещается учащённым сердечным ритмом;
- Вторая стадия сопровождается значительной потерей массы (до 10%), сухостью слизистой и выраженной жаждой. Параллельно наблюдаются нарушения в кровеносной системе, снижение упругости кожного покрова, уменьшение выделяемой мочи;
- При третьей стадии устанавливается полное нарушение электролитно-водного баланса. Общее состояние значительно ухудшается, давление падает. Появляются помутнения в сознании. При дальнейшем прогрессировании развивается ацидоз, гиповолемический шок и потеря сознания.
- Расстройство стула характеризуется резкими изменениями запора на диарею. Такие явления обусловлены тем, что панкреатические ферменты, кислоты желчи не поступают в кишечник. Вместе с нарушением пищеварения появляется постоянное вздутие и тяжесть в животе.
- Изменения на кожных покровах. При развитии панкреатита отмечается желтизна кожи, которая объясняется сдавливанием желчных протоков. Синюшность пальцев, носогубного треугольника, живота появляется вследствие нарушения нормальной работы кровеносной системы.
Диагностика
Диагностика воспалительного процесса в поджелудочной железе заключается в проведении различного рода исследований:
- Общий, биохимический анализ крови для изучения изменения основных показателей;
- Тестирование на толерантность по отношению к глюкозе;
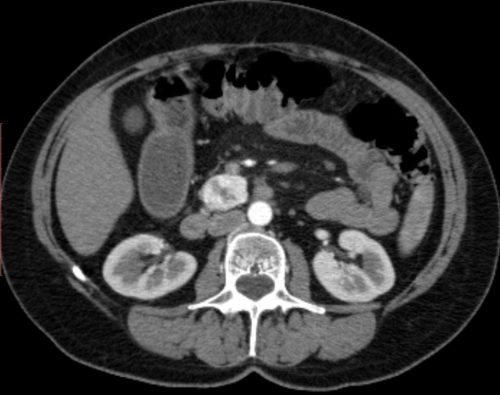
- УЗИ, рентгенография органов брюшной полости;
- Гастроскопия для выявления воспаления в желудке и двенадцатиперстной кишке;
- Компьютерная томография позволяет определить степень поражения поджелудочной железы, выявить камни в жёлчном пузыре;
- Анализ мочи, кала (копрограмма);
- Проведение биопсии при наличии показаний;
- МРТ и ЭРХПГ.
Процедура физикального обследования
Физикальное обследование пациента на предмет воспаления поджелудочной железы подразумевает пальпацию живота врачом для выяснения точной локализации и характера проявления боли. Степень течения болезни определяют по таким специфическим симптомам:
- Синдром Щеткина-Блюмберга (усиление болевых ощущений во время непосредственной пальпации живота). Такие признаки являются причиной развития перитонита вследствие сильного раздражения брюшной полости из-за переизбытка панкреатических ферментов;
- Синдром Чухриенко (появление боли при осуществлении толчков в левом подреберье);
- Синдром Дудкевича (болезненность во время пальпации нижней части живота возле пупка в направлении по косой к расположению органа);
- Синдром Мэйо-Робсона (болевые ощущения при пальпации рёберно — позвоночного угла).
Лабораторные показатели воспаления поджелудочной железы
Воспаление поджелудочной железы можно легко диагностировать по изменениям в лабораторных исследованиях клинического анализа крови:
- Увеличение скорости оседания эритроцитов (СОЭ) более 10–20 мм/ч;
- Повышение лейкоцитов (свыше 9 Г/л) свидетельствует о развитии воспалительного процесса;
- При перитоните отмечается сдвигание лейкоцитарной формулы, повышение палочкоядерных и сегментоядерных лейкоцитов;
- Увеличение гематокрита за счёт выраженного обезвоживания в организме;
- Повышение числа эритроцитов и уровня глюкозы при развитии геморрагического панкреатита.
Изменения в биохимическом анализе крови:
- Повышение уровня амилазы на первоначальной стадии заболевания, который падает при дальнейшем некрозе тканей;
- Увеличение количества ингибиторов трипсина и липазы, эластазы в течение первых 12 часов после сдачи анализа;
- Повышение показателей асат, ЛДГ, алат, которое указывает на начало процесса распада клеток;
- Повышение уровня прямого и непрямого билирубина;
- Падение количественного содержания хлоридов кальция и магния.
Изменения при исследовании мочи:
- Увеличение плотности урины;
- Наличие эритроцитов, лейкоцитов, белка, что свидетельствует о токсинах в организме;
- Превышение диастазы мочи;
- Появление кетоновых тел и сахара, которые говорят о нарушении белкового и углеводного обмена.
Симптоматика других заболеваний
Воспаление поджелудочной железы может быть вызвано различными заболеваниями, которые подробно рассмотрены в нижеприведённой таблице.
| Наименование болезни | Болевые ощущения | Диспепсические расстройства | Признаки специфического характера |
| Панкреатит в хронической форме | Боль возникает при обострениях и имеет тупой, тянущий характер. При обострении приступы усиливаются, и требуется незамедлительное обращение в больницу | Расстройство стула с чередованием поноса, запора. Появление тошноты, рвоты непереваренной пищей и желчью | Обострение основных симптомов при злоупотреблении вредными продуктами (алкоголь, сигареты, маринованные, жаренные, жирные, острые блюда) |
| Рак органа | Появление боли зависит от месторасположения злокачественного образования и имеет различный характер интенсивности (от ноющего до сильно обострённого). | Тошнота при нарушении диеты, расстройство стула, потеря аппетита. Постоянная рвота и понос на последней стадии заболевания | Желтизна кожных покровов на последней стадии заболевания |
| Сахарный диабет | Отсутствие выраженной боли | При гипогликемической коме выраженная слабость и чувство голода. Появление тошноты, рвоты, потеря массы при ацидозе | Повышенная жажда, зуд кожных покровов, потеря сознания, запах ацетона в выделяемой моче, общая слабость, тошнота, рвота, учащение сердечного ритма |
| Муковисцидоз | Схваткообразные боли в области кишечника | Появление жидкого, маслянистого стула, тошнота, рвота, потеря аппетита, постоянный метеоризм | Слабость мышечной массы, соли на кожном покрове, постоянная сухость во рту |
| Панкреонекроз | Сильная боль в загрудинном пространстве, которая может привести к шоку и потере сознания | Запоры, сильное вздутие живота | Острая боль, развитие болевого шока |
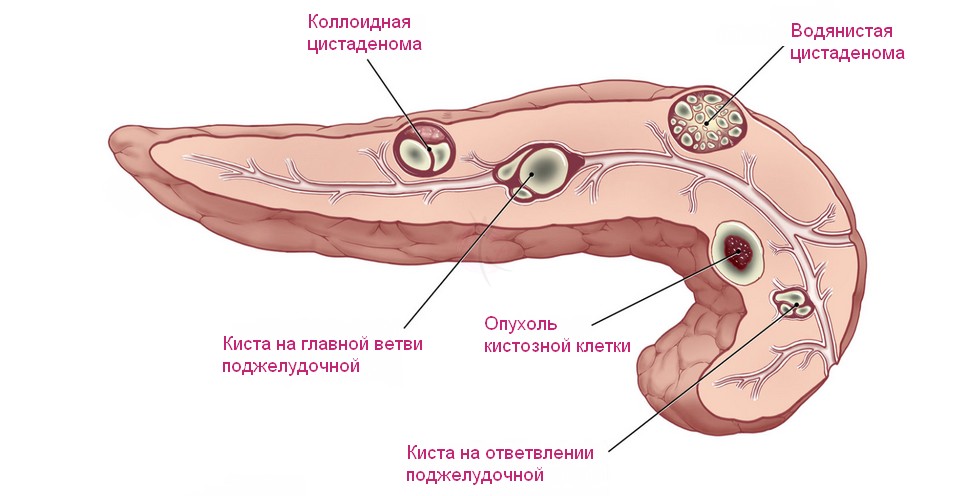
| Киста в поджелудочной железе
|
Постоянные боли неострого характера при маленьких размерах образования. Сильный болевой синдром наблюдается при значительных размерах опухоли | Потеря массы тела, вздутие живота, запоры, появление бесцветного стула | Пальпация больших образований через брюшную стенку, повышение температуры при выраженном воспалительном процессе в результате нагноения кисты |
Признаки сочетания панкреатита и холецистита
Признаки одновременного развития холецистита и панкреатита встречаются довольно часто, так как поджелудочная железа и жёлчный пузырь тесно связаны между собой при непосредственном функционировании. Характерные симптомы:
- Боли в правом и левом подреберье;
- Появление отрыжки и горечи во рту;
- Рвота с примесями желчи.
Во время пальпации отмечается болезненность в области желчного пузыря и рёберной дуги. Неприятные ощущения возникают при нажатии грудинно-сосцевидной мышцы. В данном случае врачи устанавливают диагноз холестопанкреатит.
Методика лечения в больнице и домашних условиях
Лечение воспаления поджелудочной железы требует обязательного наблюдения лечащего врача, так как самостоятельный приём препаратов может вызвать неблагоприятные осложнения в организме. Врачи назначают следующую схему терапии:
- Лечебное голодание;
- Соблюдение постельного режима;
- Прикладывание льда к животу;
- Выполнение специальных упражнений для улучшения кровообращения и функционирования поджелудочной железы;
- Проведение специального массажа органа.
Медикаментозное лечение осуществляют с использованием таких препаратов:
- Внутривенные капельницы для поддержания общего состояния;
- Мочегонные, обезболивающие лекарства;
- Медикаментозные средства для очищения крови;
- Синтетические препараты для угнетения излишней функциональности поджелудочной железы;
- Антибиотики широкого спектра действия.
При течении сахарного диабета лечение назначается индивидуально врачом эндокринологом. Оперативное вмешательство проводят при необходимости удаления некрозных или повреждённых тканей.
Хирургические операции осуществляют в таких случаях:
- Обострение интоксикационного синдрома;
- Отсутствие улучшений при проведении консервативной терапии;
- Постановка диагноза очагового инфицированного панкреонекроза.
При хроническом течении назначают препараты следующего воздействия:
- Ферментные лекарства для улучшения пищеварения (Холензим, Мезим, Панкреатин);
- Аллохол в виде таблеток в период ремиссии заболевания;
- Обезболивающие средства (Дюспаталин, Баралгин, Но-шпа);
- Щелочная минеральная вода (ессентуки, №4,17, славянская, смирновская);
- Лекарственные травы (одуванчик, кукурузные рыльца, корни лопуха, расторопша).
Во время обострения воспаления необходимо применение таких препаратов:
- Спазмолитические средства (Папаверин, Дротаверин, Но-шпа). Их воздействие основывается на купировании болевого синдрома, расслаблении мышечной мускулатуры, снижении давления в двенадцатиперстной кишке и желудке;
- Препараты противовоспалительного действия (Декскетопрофен, Диклофенак) для устранения сильной боли и уменьшения отёка;
- Анальгетики наркотического происхождения при деструктивном панкреатите (Морфин).
Соблюдение лечебной диеты
При лечении воспаления поджелудочной железы важным фактором является подбор и назначение соответствующей лечебной диеты со следующими рекомендациями:
- Исключение сильных перееданий;
- Дробное питание небольшими порциями через каждые 2–3 часа;
- Употребление пищи в тёплом виде.
При обострении рекомендовано лечебное голодание с исключением пищи и максимальным потреблением тёплой жидкости, щелочной минеральной воды. Меню диеты должно состоять из следующих продуктов:
- Приготовление жидких каш на завтрак;
- Ягодные компоты, морсы из клюквы, смородины;
- Сухари из ржаной муки;
- Отвар риса или овсянки на третий день диеты, овощные пюре без добавления растительного масла.
На второй неделе восстановления ежедневное меню можно разнообразить:
- Тефтели на пару из рыбы или мяса;
- Омлеты из куриных белков на пару;
- Груши, яблоки, запечённые в духовке;
- Кисломолочные изделия, творог;
- Крупы со слизью;
- Овощные пюре (картофель, кабачки, тыква, морковь).
При этом из общего рациона необходимо исключить следующие категории продуктов:
- Пиво, алкогольные напитки;
- Различные приправы, специи;
- Жирная, копчённая, жареная пища;
- Колбасы, консервированные изделия;
- Кондитерские изделия, шоколад;
- Кислые соки;
- Кофе, бананы;
- Солёная рыба.
Соблюдение лечебной диеты рекомендовано на протяжении года, так как употребление запрещённых продуктов может привести к обострению заболевания.
Возможные осложнения и профилактика
При неправильном лечении или же полном его отсутствии, возможно появление таких осложнений в организме:
- Развитие сахарного диабета в прогрессирующей форме;
- Абсцесс поджелудочной железы;
- Патологические изменения в органах ЖКТ;
- Образование кист;
- Желтизна кожных покровов;
- Летальный исход при запущенном течении;
- Развитие онкологических процессов.
Профилактика заключается в выполнении нижеприведённых рекомендаций:
- Правильное питание;
- Регулярные осмотры у гастроэнтеролога;
- Исключение сильных стрессов, нервных расстройств;
- Запрет употребления алкоголя, курения;
- Соблюдение лечебной диеты в установленный промежуток времени.
Отзывы
Отзывы об устранении воспаления в поджелудочной железе имеют различный характер, так как многие при соблюдении всех рекомендаций врача добиваются длительной ремиссии, а некоторые так и не получают ожидаемого результата от назначенного лечения.
У меня панкреатит в хронической форме, поэтому я постоянно соблюдаю лечебную диету. Если съем что-то запрещённое, то чувствую недомогание, поэтому, прежде всего, нужно контролировать ежедневный рацион.
Марина, г. Волгоград
Мой муж тоже страдает обострениями панкреатита периодически, потому для него я готовлю отдельно блюда на пару из нежирных сортов мяса, овощи, различные каши. При правильном питании острые симптомы уходят через 3–4 дня.
Елена, г. Калуга