SQLITE NOT INSTALLED
Панкреонекроз поджелудочной железы принадлежит к группе сложнейших заболеваний, лечение которого не всегда заканчивается успехом. Несмотря на то что болезнь чаще поражает людей в молодом возрасте, которым не исполнилось и 30 лет, выживаемость после нее не превышает 60%.
Что такое панкреонекроз поджелудочной железы?
Панкреонекроз является тяжелейшим нарушением функционирования поджелудочной железы, выражающимся в отмирании ее клеток, происходящим стремительно и сопровождающимся воспалением. Заболевание панкреонекрозом возникает на фоне развития острого панкреатита и служит его осложнением с выраженной полиорганной недостаточностью. Основными проявлениями болезни служат острая опоясывающая боль в животе, повторяющиеся приступы тошноты, заканчивающиеся рвотой, а также тахикардия и энцефалопатия.
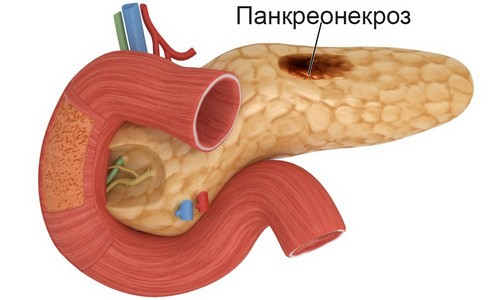
Развитие панкреонекроза возникает в результате нарушений в защите железы от разрушения собственными ферментами. А так как в последние годы число заболеваний острой формой панкреатита вышло на 2 место после острого аппендицита, то случаи панкреонекроза также возросли. При лечении поступивших больных с таким диагнозом, независимо от статуса клиники и квалификации врачей, летальность составляет от 30 до 80 процентов. Вероятность такого результата снижается при своевременно выявленном заболевании и начале лечения на начальной стадии панкреонекроза.
Виды панкреонекроза
На основании распространения и места расположения деструктивного процесса в поджелудочной железе, заболевание разделяют на несколько его видов, а именно:
- Ограниченный панкреонекроз.
- Распространенный вид панкреонекроза, когда поражение распространяется на всю поверхность железы.
- Тотальный вид с глубоким поражением всего органа.
Панкреонекроз может протекать с наличием инфекции, в этом случае он считается инфицированным, а при отсутствии инфекции — стерильным. Несмотря на это, именно стерильный вид панкреонекроза способен принимать различные клинико-анатомические формы, такие, как:
- Жировая. В этом случае происходит медленное развитие некротического поражения в течение 4-5 суток. Это состояние считается наиболее благоприятным для успешного лечения.
- Геморрагическая. Патологический процесс развивается более быстрыми темпами, нередко с сопровождением внутреннего кровотечения.
- Смешанная. Наблюдаются симптомы первых двух форм, причем такой вид заболевания диагностируется более часто.
Любая форма панкреонекроза оставляет шанс на благополучный исход болезни. Зависеть это будет прежде всего от своевременной диагностики и от того, насколько быстро будет проведено лечение.
Причины панкреонекроза
Единое мнение относительно причины развития панкреонекроза не подвергается сомнению, так как в подавляющем большинстве случаев ею является неправильное питание и алкоголь. Причем замечено, что люди, постоянно употребляющие спиртные напитки, реже подвергаются панкреонекрозу. Систематическое употребление алкоголя всегда сопровождается хроническим панкреатитом, но достаточно редко осложняется панкреонекрозом. Заболевание может проявить себя при одновременном употреблении высокой дозы алкоголя и большого количества жирной калорийной пищи во время застолий с обилием блюд. Проявления болезни чаще возникают уже в первый день после провоцирующего воздействия.
Еще одной, наиболее распространенной причиной развития панкреонекроза служит наличие желчекаменной болезни, при которой происходит закупорка протоков в железе. Это приводит к повышению в них давления и расплавлению тканей органа.
Осложнения после перенесенного оперативного вмешательства, полученные травмы живота, повторяющиеся расстройства в работе ЖКТ становятся причиной ферментопатической реакции из-за рефлюкса в виде заброса желчи в поджелудочную железу. Итогом таких процессов также может стать быстрое развитие панкреонекроза.
В основе заболевания лежат местные нарушения в механизме, предназначенном для защиты поджелудочной железы. Обильное потребление жирной пищи, подкрепленное употреблением спиртных напитков, вызывает увеличение секреции, приводит к чрезмерному растяжению стенок ее протоков с нарушением оттока из нее панкреатического сока. Повышение давления в протоках приводит к отеку железы, повреждению клеток этого органа с преждевременной активацией ферментов, которые и являются причиной самопереваривания с обширными очагами некроза. Дальнейшее распространение ферментов и продуктов, получаемых при распаде тканей, при проникновении в кровь приводит к интоксикации всего организма. Очаги поражения в этих случаях могут быть обнаружены в головном мозге, в почках и в печени, а также в сердце.
В группу риска по развитию панкреонекроза входят люди с печеночными патологиями, с ЖКБ, с патологиями ЖКТ, а также те, кто имеет врожденные аномалии в строении поджелудочной железы или в органах системы пищеварения.
Механизм развития патологии, этапы развития заболевания
Начало заболевания происходит задолго до первых выраженных проявлений патологических изменений в состоянии поджелудочной железы. В основе лежит утрата локальных защитных способностей органа, под влиянием которых происходит дальнейшее развитие панкреонекроза, происходящее в несколько этапов:
- Степень токсемии. Под влиянием провоцирующего фактора усиливается внешняя секреция железы с перерастяжением ее протоков, с повышением в них давления и развитием некроза. В связи с активацией липазы, некрозом поражаются жировые клетки, вызывающие жировую форму болезни. Если наблюдается активация эластазы, то разрушаются сосуды, что заканчивается геморрагической формой панкреонекроза. Обе формы заболевания чреваты серьезными последствиями с полиорганной недостаточностью, выражающейся в поражении жизненно важных органов.
- Степень абсцесса. Этап характеризуется воспалением в железе, которое при дальнейшем развитии переходит на другие органы с образованием в них гнойного очага.
- Образование гнойных очагов. Данный этап при развитии заболевания является угрозой для дальнейшего существования. Чтобы повысить шансы больного на благоприятный исход болезни, важно не допустить развития панкреонекроза до этой стадии.
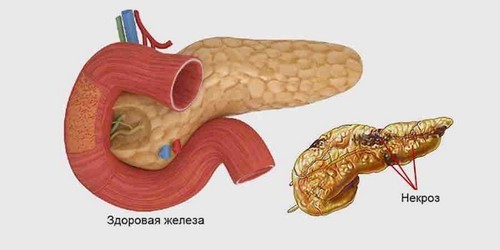
Даже самое современное оборудование и профессионализм врачей не в состоянии дать гарантию результата проводимой терапии. Поэтому пациент должен начать лечение как можно раньше, что увеличивает его шансы на жизнь.
Симптомы панкреонекроза
К проявлениям панкреонекроза относят характерные симптомы данного заболевания. Предшествовать этому способно активное размножение бактерий, происходящее на начальном этапе болезни, что приводит к выраженной токсинемии и к усилению ферментативной панкреатической активности. Больного в этом состоянии сопровождает лихорадка, нарушения стула и приступы рвоты. Второй этап болезни проявляется более тяжелым самочувствием с усилением всех симптомов, так как в этот период происходит ферментативное расплавление тканей органа с образованием гнойных каверн. Последняя третья стадия характеризуется распространением воспаления на окружающие ткани, вызывая полиорганную недостаточность и смертельный исход.
Заболевание редко удается диагностировать в его начальной стадии, так как проявляемые симптомы в это время обычно связывают с неправильным питанием или с излишним употреблением спиртных напитков. Не менее 70 процентов от всего числа больных с панкреонекрозом поступают в приемное отделение стационара в сильной стадии опьянения, что является свидетельством стремительного развития патологических нарушений в состоянии поджелудочной железы.
Одним из первых признаков патологии считается опоясывающий характер отрой боли, отдающей в левую часть поясницы и живота, а также в левое плечо. Замечено, что заболевание всегда сопровождается болевым симптомом, а его выраженность напрямую зависит от степени поражения железы некрозом. Плохим признаком является постепенное снижение боли при дальнейшем развитии патологических изменений, так как это служит свидетельством значительных деструктивных изменений, поражающим нервные окончания в железе.
Еще одним признаком панкреонекроза является повторяющаяся рвота, возникающая вскоре после первых болевых симптомов. Она не связана с приемом пищи, в ней присутствуют частицы желчи и крови, а после приступа больные не чувствуют облегчения. Развитие патологического процесса неизбежно приводит к сухости кожи и слизистых с постепенным снижением темпа диуреза. Перистальтика кишечника ослабевает, возникает задержки газов и нарушение стула. Все это может сопровождаться симптомами лихорадки.
Физикальный осмотр обнаруживает вздутие кишечника, наличие синюшных пятен на боковых поверхностях брюшной стенки и в области поясницы. Наблюдается изменения цвета кожного покрова, он становится бледным с землистым или желтушным оттенком, холодным на ощупь. Симптомом тяжелой степени интоксикации организма является поверхностное учащенное дыхание с тахикардией и пониженным артериальным давлением. Поражение головного мозга бывает вызвано токсемией, скачками уровня сахара в крови, а также гиперферментацией, которые возникают под влиянием изменений, происходящих в поджелудочной железе при развитии панкреонекроза. Около трети больных испытывают спутанность сознания, дезориентацию и повышенное возбуждение, заканчивающиеся комой.
Дальнейшее развитие изменений в состоянии поджелудочной железы приводит к значительному изменению ее размеров. Примерно на пятый день болезни, увеличенный орган можно увидеть невооруженным взглядом.
Диагностика панкреонекроза
Проведение диагностики позволяет выявить заболевание по анамнезу больного и используя для этого комплексное дополнительное обследование, включающее в себя лабораторные анализы крови и мочи, исследование роста печеночных ферментов АСТ и АЛТ.
Диагностические методы используют и инструментальную диагностику в виде:
- УЗИ состояния брюшной полости и желчных протоков для выявления кист и абсцессов, а при их наличии определить их расположение;
- Проведение компьютерной томографии определяет степень произошедших изменений в состоянии поджелудочной железы, в ее протоках, а также наличие воспалений с очагами некроза;
- Обследование с помощью МРТ;
- Проведение рентгенографии полости живота;
- Исследование жидкости с очага поражения на бактопосев, полученной в результате проведения пункции;
- Ангиография сосудов, располагающихся в поджелудочной железе;
- Оценка состояния протоков в органе с помощью холангиопанкреотографии;
- Проведение диагностической лапароскопии.
Точный результат с подтверждением диагноза можно получить при последовательном проведении перечисленных действий. Для достоверности полученной картины заболевания может потребоваться проведение большинства из диагностических процедур.
Лечение панкреонекроза
Лечение панкреонекроза должно обеспечить покой для подверженной воспалению железы с устранением физических нагрузок. В некоторых случаях может понадобиться промывание желудка прохладным раствором и исключение энтерального питания. В качестве основной терапии проводят обезболивание и обезвреживание протеолитических ферментов, а также процедуры для дезинтоксикации организма.
Обезболивание проводят при помощи анальгетиков, а в случае сильной боли – при помощи наркотических средств. Для этой цели применяются спазмолитики, новокаиновая блокада и рассечение капсулы железы. Назначение диуретиков вызывает ослабление натяжения панкреатической капсулы, в результате чего снижается интенсивность боли.
Дезинтоксикацию осуществляют с привлечением большого количества инфузионного раствора с одновременным контролем за диурезом. В раствор обычно добавляется апротинин. Для профилактики гнойного осложнения назначают антибиотики с широким спектром действия и антигистаминные лекарственные средства. Симптоматическая терапия направлена на предотвращение шоковых состояний, а также на восстановление основных функций органов и систем организма, затронутых патологией.
Почти все случаи панкреонекроза нуждаются в хирургических методах лечения, необходимых для восстановления оттока панкреатического сока и удаления тканей, поврежденных некрозом.
Хирургическое лечение
При появлении гнойных очагов в результате развития панкреонекроза в поджелудочной железе требуется срочное проведение хирургической операции. Оперативное вмешательство позволяет удалить отмершие ткани и восстановить проходимость протоков. В тех случаях, когда это не приносить ожидаемого результата, операцию повторяют. Почти для половины пациентов предпринятые меры заканчиваются успешно.
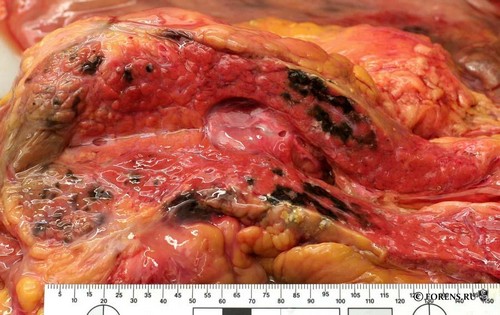
В качестве меры врачебной помощи именно хирургическая операция является спасительной мерой, позволяющей спасти жизнь больного при наличии у него панкреонекроза. Оперативное вмешательство должно проводиться после прохождения острой фазы болезни, которая обычно заканчивается на четвертые или пятые сутки. Срочную операцию проводят при наличии субтотального и тотального некроза тканей железы, при перитоните с гнойной формой или при абсцессах. Чаще всего после срочных оперативных вмешательств будет необходимо повторная хирургическая помощь для устранения остаточных очагов некроза и тканей, подверженных инфицированию.
Осложнения
Наиболее часто осложнения панкреонекроза возникает в результате проникновения панкреатических ферментов в общий кровоток и распространения их по всему организму. Происходит это из-за расширения кровеносных сосудов железы и повышения проницаемости их стенок. Кровь начинает скапливаться в межклеточном пространстве, приводя к отекам или к кровоизлияниям в клетчатку забрюшинной области и в ткани самой железы. Чаще всего осложнения болезни с развитием воспалений или некроза тканей имеют необратимый характер и выражаются в следующем:
- Образование парапанкреатического инфильтрата;
- Появление перитонеального геморрагического выпота;
- Развитие панкреатогенного перитонита;
- Появление забрюшинной асептической флегмоны.
Развитие этих тяжелых осложнений происходит стремительными темпами, и чтобы их предотвратить, необходимо диагностирование заболевания на его начальных стадиях развития. К сожалению, сделать это не всегда удается, так как диагностические мероприятия требуют пристального наблюдения с соответствующим заключением в самые короткие сроки при появлении первых симптомов.
Почему пациенты умирают?
Процент летального исхода при наличии панкреонекроза достаточно высок и способен достигать 40 процентов и выше. Основной причиной таких состояний служат появление поздних септических и ранних токсемических признаков, сопровождающихся полиорганной недостаточностью. Такое нарушение в организме наблюдается у каждого четвертого больного, имеющего подобное заболевание.
Частым случаем, приводящим к гибели пациента, является развитие инфекционно-токсического шока, вызванного осложнением панкреонекроза.
Вероятность неблагоприятного исхода повышается при наличии следующих изменений в некрозных тканях:
- При имеющихся реактивных изменениях в очагах некроза;
- В случае изменения структуры клеток и тканей железы;
- При формировании очагов некрозных тканей.
Вероятность летального исхода при имеющихся осложнениях может наступить в течение трех-четырех часов и сохраняться до трех суток. Достаточно редко пациент способен прожить больше двух недель. Больше половины пациентов с осложненным панкреонекрозом не выносят операцию и погибают во время ее проведения.
Риск подобного исхода повышается при имеющихся отклонениях от нормальных показателей организма, а именно:
- Повышенное содержание мочевины;
- Наличие лейкоцитоза;
- Имеющаяся гипергликемия;
- Развитие артериальной гипотензии.
Несвоевременное обращение за медицинской помощью также может стать одной из причин смерти больного с панкреонекрозом, так как под воздействием значительных изменений в состоянии поджелудочной железы организм не в состоянии справляться с функциями, обеспечивающими его жизнедеятельность. Развитие патологии приводит к дефициту ионов кальция в составе крови, вызывает выход большого количества плазмы из кровеносных сосудов в окружающие ткани с развитием метаболического ацидоза.
Уход и реабилитация
Уход за больными и реабилитация после лечения пациентов для снижения вероятности неблагоприятного исхода, не заканчивается после выписки из больницы.
Дальнейшее существование пациентов зависит от множества факторов, основными из которых служат следующие состояния:
- Тяжесть, которая сопровождает течение заболевания;
- Число полученных осложнений;
- Площадь, которую занимает распространение некроза;
- Тип и способы проводимого лечения;
- Объемы и направленность оперативного вмешательства.
В ряде случаев больным для подавления боли может быть поставлен спинной катетер, установлены дренажные трубки, поэтому такие пациенты должны привыкнуть стойко переносить последствия проведенного лечения. Чтобы привыкание к новому существованию проходило более безболезненно, лучше воспользоваться помощью опытного специалиста-реабилитолога.
Больные после проведенной операции могут находиться в стационаре длительное время, нередко до полугода и дольше. Поэтому подобное обездвиживание способствует атрофии определенных групп мышц. Чаще всего возникает развитие сгибательной контрактуры в ногах и их неспособность удерживать вес собственного тела. Существенную помощь для предотвращения подобных изменений может оказать массаж, лечебная гимнастика с включением упражнений, направленных на повышение эластичности мышечных тканей. Помогут сохранить и поддерживать необходимый тонус мышц специальные силовые упражнения, занятия постизометрической релаксацией, дозированная ходьба, рассчитанная для конкретного пациента, а также использование барокамеры.
Достигнув определенных успехов в лечении панкреонекроза с помощью терапии и оперативного вмешательства, а также устранив последствия длительного постельного режима, пациенты обязаны позаботиться о полном излечении, пересмотрев свои взгляды на образ жизни и питание.
Прогноз
После проведенной операции и других лечебных процедур появляется возможность предположить дальнейший прогноз заболевания. Характерной особенностью панкреонекроза является возможность его неблагоприятного исхода даже в случае своевременно оказанной медицинской помощи. Дальнейшее состояние организма во многом зависит от соблюдения больным всех врачебных рекомендаций и от тщательности выполняемых сложнейших реабилитационных мер. На протяжении многих месяцев после проведенного лечения пациент будет сохранять нетрудоспособность.
Чтобы не допустить у себя развитие такого опасного для жизни заболевания, как панкреонекроз, важно исключить из своего образа жизни провоцирующие его факторы. Негативными воздействиями на организм, способными увеличить риск патологических изменений в поджелудочной железе считаются неправильное питание, употребление спиртных напитков и недостаточная двигательная активность.
Цены на лечение
Лечение панкреонекроза обычно предусматривает проведение хирургической операции, причем у одного пациента их может быть несколько. Хирургические вмешательства при этом заболевании способны использовать проведение некрсеквестрэктомии, закрытого способа дренирования брюшной полости и расположенной в забрюшинном пространстве, клетчатки. Нередко таким больным бывает показана абдоминизация или панкреатооментобурсостомия поджелудочной железы. Могут потребоваться различные диагностические способы и другие способы лечения, так как обычно проведение хирургических операций предусматривает поэтапное последовательное выполнение, ввиду имеющейся необходимости учитывать состояние больного и динамику клинической картины самого заболевания. В связи с этим цена за лечение может существенно отличаться в зависимости от объема оказанных медицинских услуг. Так, проведение некрэктомии поджелудочной железы на основании проделанного лечения может находиться в пределах от 27 до 176 тыс. рублей. Оментобурсостомия обойдется значительно дешевле, в среднем от 12 до 30,6 тыс. рублей.
Восстановление после лечения
Пациенты, испытавшие на себе всю тяжесть заболевания и длительность проведенного лечения должны набраться сил для восстановления своего организма и в большей степени – для оздоровления своей поджелудочной железы. Все они после выписки из стационара состоят на диспансерном учете в прикрепленной к ним поликлинике и не реже одного раза в полугодие проходят тщательное медицинское обследование. Оно обязательно должно включать УЗИ, лабораторные анализы крови и мочи, проведение биохимических исследований и в случае необходимости – другие диагностические процедуры.
Необходимым условием для восстановительного периода является соблюдение строгой диеты, предусматривающей многие ограничения с полным недопущением переедания. Даже незначительная доза алкоголя становится недопустимой.
Помимо диеты, пациент должен не допускать переутомления, особенно рекомендуется отдых после еды, чтобы организму хватило сил на переваривание пищи без увеличения нагрузки на поджелудочную железу. Пешие прогулки и иная двигательная активность приветствуется, но их дозировка должна быть рассчитана лечащим врачом. Те, кто не придерживается назначенных рекомендаций и нарушает режим, сокращают продолжительность своей жизни.
Жизнь после лечения
Несмотря на то что летальность при наличии панкреонекроза остается высокой, все же такой исход гарантирован только при отсутствии своевременно направленного лечения, предусматривающего использование современных инновационных методах. И хотя жизнь пациенту с подобным диагнозом удается сохранить, тем не менее она будет во многом отличаться от привычной.
У некоторой части пациентов после проведенной операции организм нуждается в длительном восстановлении, и это относиться не только к состоянию поджелудочной железы. У многих может снизиться артериальное давление, что отразиться развитием чувства слабости и быстрой утомляемостью. Почти треть больных могут испытать проблемы со зрением, нередко заканчивающиеся слепотой. В некоторых случаях в системе дыхания возникает артериальный вид гипоксии с выраженным дистресс-синдромом дыхательного пути. У определенной части пациентов отмечалось образование кисты доброкачественного характера.
Несмотря на подобные последствия, пациент должен быть настроен на долгую жизнь, именно от отсутствия депрессивных состояний зависит скорейшее восстановление всего организма. Близкие, должны окружить больного заботой, но не внушать ему мнения о собственной неполноценности, не снимать с него всех посильных обязанностей и позволяя самостоятельно обслуживать себя.
В качестве поддерживающей терапии, пациенту назначают препараты с содержанием липазы, амилазы и протеазы, аналогичных собственным ферментам, продуцируемым поджелудочной железой. В этом качестве чаще всего используются Креон, Мезим-форте или Панкреатин.
Диета
Больному с операцией по поводу панкреонекроза назначают строжайшую диету, которую он должен безоговорочно соблюдать. Она предусматривает дробное питание с содержанием небольших по объему порций еды, которая должна иметь комфортную температуру. Полностью исключают из употребления любые виды алкоголя и безалкогольные напитки с газом. Диета также предусматривает ограничение сладкого, желательно полностью отказаться от него.
Состояние поджелудочной железы при этом заболевании таково, что она не в состоянии переваривать многие виды пищи, и чтобы не допускать излишней нагрузки на нее, рекомендуется придерживаться строгих ограничений. В основном рекомендуется употреблять в пищу легкоусвояемые продукты в виде легких круп, кисломолочной продукции, травяных чаев, отваров из кураги или чернослива.
Придерживаясь правильного питания, увеличивается возможность в короткие сроки восстановить работу поджелудочной железы, а также избавиться от лишнего веса. При наступлении стойкого улучшения список разрешенных продуктов может быть увеличен после согласования с врачом.
Получение инвалидности
Инвалидность дается в случае развития тромбоза в глубоких венах, а также при образовании абсцесса абдоминальной полости. Обычно в этом случае больному назначается третья группа инвалидности. При нарушении в органах пищеварительной системы, вызывающих ее расстройство со средней тяжестью, больному присваивают вторую группу. Первая группа инвалидности дается лишь в случае возможности скорого ухода из жизни.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады вашему отзыву о панкреонекрозе поджелудочной железы в комментариях, это также будет полезно другим пользователям сайта.
Ирина:
Считаю, что функциям поджелудочной железы уделяют недостаточно внимания, несмотря на то что ее поражение считается частым случаем. В большинстве случаев при проведении диагностики выявляется увеличение этого органа. Такие изменения способны привести и к более серьезным патологиям в виде панкреонекроза и ему подобных.
Инна:
Полностью согласна с этим мнением. Всегда в первую очередь оценивают состояние почек, печени или желчного пузыря, а про поджелудочную лишь вскользь упоминают.