SQLITE NOT INSTALLED
Панкреатит у детей является острым воспалением поджелудочной железы из-за активной работы панкреатических ферментов. Заболевание имеет выраженную симптоматику в виде сильных болей в левом подреберье и диспепсических расстройств. При выявлении подозрительных признаков необходимо незамедлительное обращение в больницу и назначение адекватной схемы терапии.
Что такое панкреатит у детей
Панкреатит у детей сопровождается воспалительным процессом поджелудочной железы с её частичным поражением. Патология встречается у 20–25 % и часто маскируется под другие заболевания органов ЖКТ (гастрит, гастродуоденит, дисбактериоз кишечника). Во многих случаях наблюдается бессимптомное течение до наступления выраженной острой стадии.
Врачи разрабатывают способы улучшения диагностики панкреатита у детей на ранней стадии развития для предотвращения обострённой формы заболевания. При выявлении соответствующего диагноза назначается индивидуальная методика лечения, основанная на соблюдении диеты и восстановлении нормальной функциональности поджелудочной железы.
Как выглядит заболевание
На представленной фотографии чётко видно воспаление в поджелудочной железе. При ультразвуковом исследовании отмечается значительное увеличение органа и его возможное поражение. Данная форма заболевания требует тщательной терапии с соблюдения строгой лечебной диеты.
Для того чтобы установить точный диагноз необходимо пройти все исследования, которые назначаются лечащим врачом. Коварность панкреатита у детей заключается в том, что заболевание длительное время не даёт о себе знать, а может проявиться сразу в острой форме.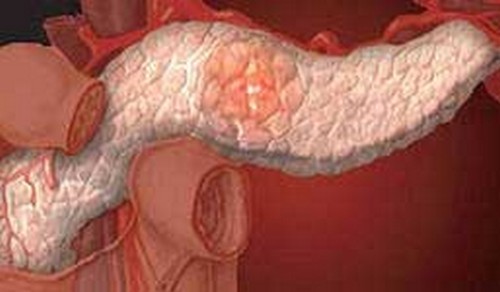
Симптомы
Симптоматика панкреатита у детей раннего возраста протекает в латентной форме со слабовыраженными признаками. В редких случаях может образоваться гнойное воспаление с характерными проявлениями.
Основным проявлением панкреатита у детей в возрасте от 5 до 12 лет является появление постоянных болей в эпигастрии различной интенсивности. Данный симптом также сопровождается дополнительными признаками:
- Сильная рвота, которая не приносит облегчения;
- Метеоризм, отрыжка;
- Расстройство пищеварения (запор или диарея);
- Постоянная тяжесть в животе;
- Изжога.
Интоксикация организма также вызывает другие симптомы, оказывающие влияние на общее состояние организма:
- Наличие субфебрильной температуры до 38 градусов;
- Слабость и головная боль;
- Головокружения;
- Учащение сердечного ритма;
- Бледность или мраморность кожных покровов;
- Появление излишней сухости во рту.
При гнойном воспалении отмечается ярко выраженный процесс воспаления в виде резкого повышения температуры, раздражения брюшины и пареза кишечника. Хронический панкреатит характеризуется появлением периодических болей возникающих из-за воздействия различных факторов (переутомление, излишняя эмоциональность, чрезмерная двигательная активность).
Причины возникновения
Панкреатит у детей имеет различную этиологию, так как на развитие заболевания влияют многочисленные факторы:
- Получение механической травмы поджелудочной железы;
- Врождённые патологии органа;
- Воспалительные процессы в органах ЖКТ (энтерит, гастродуоденит, дисбактериоз);
- Попадание желчи в протоки поджелудочной железы вследствие нарушения работы желчного пузыря;
- Неправильное усвоение кальция при передозировке витамина D;
- Заражение организма различными паразитами;
- Сдавливание протока органа из-за наличия камней в жёлчном пузыре;
- Употребление вредных продуктов в неограниченном количестве (фаст-фуд, газированные напитки, острые блюда);
- Нарушение режима питания и сильное переедание;
- Недостаточность лактозы в организме;
- Развитие пищевой аллергии;
- Аутоиммунные процессы (образуются антитела, негативно влияющие на работу поджелудочной железы);
- Длительное воздействие лекарственных препаратов (Аспирин, Фуросемид, Метронидазол, нестероидные противовоспалительные препараты);
- Отравления тяжёлыми металлами (ртуть, свинец);
- Воздействие алкогольных напитков у детей подросткового возраста;
- Нарушение работы эндокринной системы (гипотериоз);
- Онкологические процессы в поджелудочной железе.
В некоторых случаях причину панкреатита достаточно тяжело выявить, так как воспаление может резко возникнуть за короткий промежуток времени.
Классификация панкреатита
Панкреатит в детском возрасте подразделяет на острую и хроническую форму, которая диагностируется, если заболевание протекает уже более 6 месяцев. При тяжёлом течении образуется кровоизлияние и частичное отмирание тканей.
В зависимости от характера изменений в тканях органа различают следующие разновидности заболевания:
- Острый панкреатит;
- Воспаление геморрагического типа;
- Гнойное течение заболевания;
- Панкреонекроз жирового типа.
Течение хронического панкреатита определяют по различным дегенеративным изменениям:
- Склерозирование;
- Развитие фиброза (появление слизистой ткани вместе железистой);
- Атрофия ткани и нарушение её целостности.
В подростковом возрасте чаще всего встречается панкреатит с латентным течением и периодическими обострениями. По характеру происхождения выделяют такие виды воспаления:
- Первичный;
- Вторичный или реактивный;
- Наследственный с аутосомным доминантным типом передачи.
Реактивный панкреатит можно устранить при своевременном выявлении и назначении правильной терапии. При постоянном прогрессировании заболевание перерастает в хроническую форму.
Панкреатит в хронической форме имеет выраженные периоды обострения и сопровождается острыми признаками, которые можно устранить с помощью комплекса специальных лечебных мероприятий.
Диагностика
Диагностика панкреатита у детей основывается на проведении лабораторных и инструментальных исследований:
- Общий и биохимический анализ крови для изучения изменения общих показателей (для панкреатита характерно ускоренное СОЭ, увеличение лейкоцитов, повышенная активность панкреатических ферментов);
- Копограмма, липидограмма (повышенное содержание жира и азота в кале);
- Ультразвуковое исследование выявляет отёчность, эхогенность органа, увеличение и наличие возможных участков некроза;
- ФГДС для визуального осмотра желудка и двенадцатиперстной кишки;
- МРТ, КТ для изучения тяжёлого течения заболевания.
Код по МКБ 10
Международная классификация болезней определяет специальный код для панкреатита К86 «Другие заболевания поджелудочной железы». Данная комбинация используется для заполнения медицинских документов.
При изучении истории болезни специалист может сразу определить форму заболевания и степень тяжести возникшего воспаления. Самостоятельное лечение панкреатита может привести к серьёзным осложнениям, поэтому в обязательном порядке необходим осмотр квалифицированного врача.
Методика лечения
Лечение острого и хронического панкреатита осуществляется в условиях стационара с соблюдением постельного режима и назначением строгой лечебной диеты. Цель терапии основывается на таких аспектах:
- Исключение повышенного раздражения на поджелудочную железу;
- Запрет механического и химического воздействия на органы пищеварительной системы;
- Устранение причины, которая вызвала развитие заболевания;
- Купирование основных симптомов воспаления.
Во время сильного обострения необходимо лечебное голодание с исключением пищи и приёмом щелочной воды (боржоми) в назначенных дозировках. Медикаментозная терапия подразумевает применение следующих препаратов:
- Обезболивающие спазмолитики (Но-шпа, Дротаверин, Папаверин, Анальгин, Баралгин). При тяжёлом течении воспаления анальгетики наркотического происхождения (Промедол);
- Внутривенное введение капельниц раствора глюкозы, плазмы, физраствора, реополиглюкина, блокираторов протеолитических ферментов (Трасилола, Контрикала) для обеспечения питания и снятия интоксикации организма;
- Препараты антисекреторного действия (Фамотидин, Октреотид);
- Лекарства для улучшения микроциркуляции (Пентоксифиллин, Трентал, Дипиридамол);
- Антибиотики при тяжёлом или гнойном течении заболевания.
Все назначенные препараты вводятся внутривенно для полного исключения негативного воздействия на поджелудочную железу. Тяжёлое течение заболевания подразумевает частичную резекцию поджелудочной железы при помощи оперативного вмешательства.
При острой форме панкреатита необходимо предотвратить излишнюю выработку желудочного сока, который может спровоцировать излишнюю выработку ферментов и вызвать дополнительные осложнения в организме.
Народные средства
Народные средства при лечении панкреатита у детей эффективны в сочетании с комплексной терапией и обязательном согласовании с лечащим врачом. Наиболее действенные рецепты представлены в нижеприведённом списке:
- Соки из овощей и фруктов (морковь, свёкла, яблоко);
- Приготовление киселя из проросшего зерна;
- Щелочная минеральная вода (боржоми, ессентуки);
- Приготовление лечебных отваров из лекарственных трав (солодка, хвощ, фиалка, семена льна, бессмертник, ромашка, зверобой, пустырник).
Рецепты приготовления лечебных отваров основываются на заливании травы кипятком и настаивании полученной смеси в течение нескольких часов. Готовое средство принимают по назначению в определённой дозировке по рекомендации лечащего врача.
Лечебное питание
После снятия острого болевого синдрома назначается лечебное голодание, и постепенное введение лёгкой пищи без содержания пищи в отварном виде или на пару. Рекомендовано дробное питание и употребление приготовленного блюда при температуре не выше 50 градусов.
В рационе должны преобладать жидкие протёртые каши с нежирным молоком, овощные супы, кисели, компоты из сухофруктов, нежирные кисломолочные изделия. После реабилитации можно постепенно вводить следующие блюда:
- Омлет из белков на пару;
- Тщательно измельчённый фарш из нежирного сорта мяса (курица, телятина, кролик);
- Рыба нежирных сортов (треска, окунь, хек, нототения);
- Запеканки из овощей;
- Яблоки, запечённые без добавления сахара.

По истечении 30 дней лечения меню больного можно разнообразить, а в общий рацион добавить пудинги, кисломолочные изделия, несвежий хлеб из пшеничной муки, некрепкий чай, кисели с ягодами. В блюда можно добавлять небольшое количество сливочного или растительного масла, нежирных сливок или сметаны.
Для устранения острой стадии панкреатита необходимо полностью исключить следующие продукты:
- Колбасные изделия;
- Наваристые бульоны;
- Консервные изделия;
- Различные паштеты;
- Приправы, пряности и маринады;
- Квашенные, солёные изделия;
- Овощи (шпинат, хрен, редис, лук, чеснок, болгарский перец, горох);
- Перловая, пшённая крупа;
- Мясо и рыба жирных сортов (утка, гусь, свинина, сёмга, скумбрия);
- Орехи, грибы в любом виде;
- Сдобная выпечка, торты;
- Кофе, шоколад, сгущённое молоко;
- Алкогольные и газированные напитки;
- Свежие фрукты и ягоды с кислинкой.
После введения нормального рациона питания необходимо назначение специальных ферментных препаратов для улучшения пищеварения (Мезим, Креон, Панзинорм) три раза в день перед употреблением пищи.
После прохождения реабилитационного курса ребёнок становится на учёт по диспансеризации и находится под контролем участкового врача гастроэнтеролога. При поступлении в детский сад или школу педагогам необходимо представить справку о состоянии здоровья для того, чтобы ограничить физические нагрузки.
Прогноз и профилактика
Прогноз при лечении панкреатита у детей зависит от степени тяжести заболевания. При гнойном течении воспаления возникает риск летального исхода, а хроническая форма подразумевает обязательное выполнение профилактических мероприятий, соблюдение лечебное диеты и регулярное прохождение профилактических осмотров.
Профилактика заключается в выполнении нижеприведённых рекомендаций:
- Правильное питание с преобладанием в рационе здоровой и натуральной пищи;
- Предотвращение развития заболеваний органов ЖКТ;
- Приём назначенных медикаментозных лекарств в строго указанной дозировке;
- Обеспечение правильного режима питания в установленные часы по расписанию;
- Лечение хронических заболеваний (глисты, инфекции).
Клинические рекомендации от врачей
Выявление панкреатита у ребёнка требует обязательного соблюдения всех предписаний лечащего врача, длительного восстановления для нормальной функциональности поджелудочной железы и предотвращения возникновения возможных осложнений в организме.
Несоблюдение лечебной диеты и злоупотребление вредными продуктами может привести к нарушению работы эндокринной системы и образованию сахарного диабета, что скажется на общем состоянии организма и потребует постоянного лечения в течение всей жизни ребёнка.
Отзывы
Отзывы о лечении панкреатита у детей имеют различную динамику и зависят от степени тяжести заболевания. При правильной терапии большинство пациентов достигают положительного эффекта и длительного периода ремиссии.
У меня ребёнок стал капризничать и жаловаться на боли в левом боку. После тщательной диагностики выявили нарушение усваивания ферментов и поставили предварительный диагноз острый панкреатит. Теперь назначили лечение и лечебную диету. На данный момент состояние стабильное и пытаемся восстановиться.
Марина, г. Симферополь
В наше время очень часто проявляются обострения панкреатита у детей, так как я уже достаточно давно веду лечебную практику и сталкиваюсь с подобными случаями. Лучше всего проходить лечение в условиях стационара, а затем соблюдать лечебную диету на протяжении установленного промежутка времени. Родители должны обеспечить все условия для нормального восстановления ребёнка и полностью пересмотреть ежедневный рацион питания.
Врач гастроэнтеролог в г. Москве



