SQLITE NOT INSTALLED
Каждый человек хотя бы раз сталкивался с явлением рефлюкса ˗ забросом желудочного сока в пищевод и сопутствующим ему чувством изжоги, однако, если подобное происходит слишком часто, стоит говорить о наличии заболевания рефлюкс эзофагит, а также атрофический эзофагит когда патология переходит в следующую стадию своего развития. Между этими понятиями есть существенная разница, и если гастроэзофагеальная болезнь ˗ это воспаление слизистой пищевода на начальном этапе, то эзофагит с атрофией ˗ куда более серьёзная вещь.

Что такое атрофический эзофагит
У абсолютно здорового человека по ряду причин иногда может случаться изжога ˗ состояние, которое характеризуется обжигающими ощущениями в загрудинной области. Такое чувство возникает ввиду заброса пищеварительных ферментов из желудка обратно в пищевод. Обычно это длится недолго и повторяется нерегулярно. Однако некоторые люди подобные эпизоды замечают у себя слишком часто и, обращаясь за медицинской помощью, слышат диагноз с таким сложным названием, как гастроэзофагеальная рефлюксная болезнь. Данное заболевание говорит о воспалении слизистой оболочки пищевода, которое происходит по причине частого попадания агрессивного желудочного сока на нежные ткани пищеводной трубки. Такому неприятному явлению способствует ослабление сфинктера ˗ мышечного кольца, пропускающего пищу и сжимающегося сразу же за ней с целью предотвращения обратных забросов содержимого желудка.
При грамотно подобранном лечении и соблюдении диеты, пациент может длительное время чувствовать себя хорошо и не вспоминать о болезни, однако, всё значительно меняется, когда больной годами игнорирует заболевание и пренебрегает советами гастроэнтеролога по правильному питанию. По истечении определённого времени ткани слизистой начинают атрофироваться: вместо плоского многослойного эпителия формируются цилиндрические клетки, свойственные кишечнику. Организм таким образом подстраивается под негативное воздействие соляной кислоты, дабы сохранить нормальное функционирование данного отдела пищеварительной системы. Возникает явление метаплазии. Следующий этап ˗ дальнейшее перерождение атрофированных клеток и возникновение на поверхности слизистой глубоких эрозивно-язвенных изменений. В медицине подобное принято называть дисплазией, то есть предраковым состоянием. Именно под этой формой заболевания подразумевается атрофический эзофагит, или как иначе именуют данную патологию ˗ пищевод Барретта.
Некоторые специалисты считают атрофический эзофагит осложнённым течением ГЭРБ, другие рассматривают его как самостоятельное заболевание. Согласно статистическим данным, патология встречается у людей разных возрастных категорий: от 20 до 80 лет, однако, чаще всего пищевод Барретта диагностируется у представителей мужского пола.
Можно ли вылечить заболевание
Такой вопрос интересует пациентов, у которых диагностирован атрофичексий эзофагит.
Следует знать, что структура эпителия при данном заболевании полностью не восстанавливается, однако, дальнейшее развитие воспалительного процесса можно прекратить, в лучшем же случае ˗ уменьшить площадь имеющихся дисплазированных участков. Но для того чтобы это произошло, понадобятся долгие годы лечения и соблюдение строгой диеты, придерживаться которой придётся ежедневно.
Также немаловажное значение имеет то, когда именно была диагностирована патология: шансы благоприятного исхода увеличиваются в разы, если определение болезни произошло на ранней стадии. А вот запущенная форма атрофического эзофагита представляет собой серьёзную опасность не только для здоровья, но и для жизни пациента в целом.
Как выглядит атрофический эзофагит
Отличительной особенностью пищевода Барретта (атрофический эзофагит) является атрофия клеток ˗ их преобразование в клетки другого вида, что в медицине именуется дисплазией. Существует несколько типов таких преобразований, которые принято разграничивать в зависимости от того, какая структура замещает нормальный эпителий:
- Кардиальный тип, название которого происходит от слова кардиа, служащего для обозначения пищеварительного отдела между желудком и пищеводом; при данном типе слизистый слой пищевода подвергается изменениям, в результате которых нормальные клетки перерождаются в структуру, свойственную для кардиальной области;
- Фундальный тип, характеризующийся сменой эпителия клетками, аналогичными тем структурам, которые выстилают слизистый слой дна желудка;
- Цилиндроклеточный ˗ наиболее опасный вариант, при котором слизистая оболочка пищевода претерпевает кардинальную трансформацию и видоизменяется в бокаловидные клетки, свойственные кишечнику; данную форму принято считать предраковым состоянием.
Во время проведения диагностической процедуры, кроме перестроений на клеточном уровне, визуализируется покраснение и рыхлость слизистого слоя, на поверхности внутреннего эпителия просматриваются эрозии и изъязвления, а в некоторых случаях отмечается даже кровоточивость поражённых участков.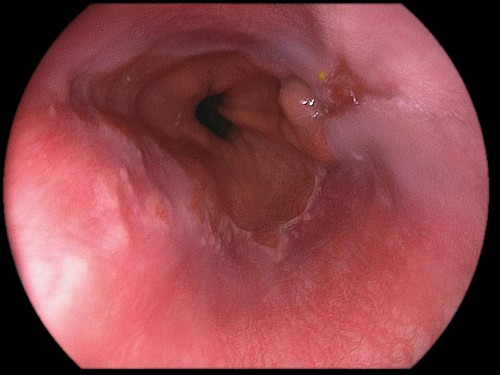
Причины развития
Как и любое другое заболевание, атрофический эзофагит не возникает беспочвенно, в основе его развития и дальнейшего прогрессирования лежит множество причин, провоцирующих этот воспалительный процесс.
Первый и самый главный источник патологии ˗ длительно протекающая гастроэзофагельная рефлюксная болезнь. И в этом есть своя логика: когда раздражение стенок пищевода происходит регулярно, а больной при этом не принимает должных мер, клетки слизистого слоя пищевода утрачивают свою регенерирующую способность и начинают трансформироваться в более устойчивые структуры, то есть подстраиваются под неблагоприятные условия, создаваемые разрушающей кислой средой. Однако и ГЭРБ, в свою очередь, развивается также не самостоятельно: активизация заболевания происходит по причине ослабления сфинктера, в результате чего пищеварительные ферменты получают свободный доступ к пищеводу и систематически забрасываются в него.
Специалисты-гастроэнтерологи также выделяют ряд других причин, способных вызвать атрофичексий эзофагит:
- Рефлюкс иного рода, при котором выброс содержимого осуществляется не из желудка в пищевод, а из двенадцатиперстной кишки в желудок; подобное явление в медицине именуется дуоденогастральной рефлюксной болезнью;
- Иногда может наблюдаться двойной рефлюкс ˗ сочетание дуоденогастрального и гастроэзофаагельного;
- Высокая концентрация соляной кислоты в желудочном соке;
- Гастрит, язва двенадцатиперстной кишки или желудка;
- Генетическая предрасположенность.
Кроме этого, существуют и экзогенные факторы ˗ раздражители со стороны внешней среды, и к ним относится:
- Ожирение и переедание;
- Регулярное употребление в пищу продуктов, раздражающих слизистую оболочку;
- Курение и злоупотребление алкоголем;
- Трудовая деятельность, предусматривающая частые наклоны.
Взяв на вооружение знание о причинах развития данной патологии, можно значительно облегчить ход болезни, приостановить её дальнейшее прогрессирование или же в целом предотвратить её активизацию.
Симптомы
Клиническая картина, наблюдаемая при атрофическом эзофагите, идентична тем симптомам, которые возникают при ГЭРБ, и в этом заключается основная сложность постановки правильного диагноза. Именно по этой причине так важно пройти процедуру фиброгастроскопии, в ходе выполнения которой врач не только сможет оценить состояние внутреннего слоя органа, но и возьмёт образец ткани с повреждённого участка для гистологического анализа (биопсия).
Пациенты, имеющие такую патологию, как пищевод Барретта, отмечают у себя следующие симптомы:
- Регулярная изжога, которая имеет свойство усиливаться после приёма пищи или физических нагрузок;
- Частая отрыжка с неприятным кислым запахом;
- Болевые ощущения в области диафрагмы и горла;
- Першение, кашель без мокроты, хриплость голоса, что обычно проявляется в горизонтальном положении;
- Чувство кома в горле при проглатывании пищи;
- Тошнота, а также срыгивания, чаще всего происходящие во время наклона вперёд.
Нередко больной замечает примеси крови, присутствующие в рвотных массах ˗ в таком случае необходимо провести немедленное обследование, поскольку, вероятнее всего, заболевание пищевода имеет серьёзный характер.
Атрофический эзофагит: отличие от других форм патологии
Воспалительный процесс слизистой оболочки пищевода может протекать по-разному, в зависимости от чего в гастроэнтерологии принято выделять несколько видов заболевания:
- Катаральный, при котором отмечается лёгкое покраснение и отёчность внутреннего эпителия;
- Отёчный;
- Эрозивный и язвенный, характеризующийся наличием эрозий или язв;
- Некротический, который сопровождается изъязвлениями, проникающими в глубокие слои стенок пищевода;
- Геморрагический, вызванный инфекциями;
- Псевдомембранозный, которому свойственно наличие плёночного покрытия на слизистом слое;
- Кандидозный, характеризующийся грибковым налётом;
- Флегмонозный, отличительная черта которого ˗ наличие гноя, образовавшегося ввиду попадания в пищевод инородного тела;
- Коррозивный, вызванный щелочами и кислотами.
Главная особенность, которая объединяет названные типы, ˗ воспаление слизистой оболочки, для которого не характерно перерождение клеток в иные структуры, чего совершенно нельзя сказать об атрофической форме заболевания. При таком явлении, как пищевод Барретта, клетки на морфологическом уровне претерпевают глобальные изменения. Они обретают вид грубых и более устойчивых к раздражителю строений, которые выстилают слизистую оболочку других органов пищеварительной системы. В медицинской практике деструктурированные атипичные клетки принято считать предраком, и в этом существенное отличие пищевода Барретта от других видов патологического процесса.
Методы диагностики
Опытный врач-гастроэнтеролог, оценив клиническую картину, с которой обращается пациент, может выдвинуть предположение о том, что у больного активно протекает ГЭРБ. Однако для того, чтобы полностью убедиться или исключить другие заболевания, и атрофический эзофагит в том числе, специалист назначает проведение целого ряда диагностических процедур.
- Эндоскопическое исследование ˗ основной метод диагностики, который предлагается практически всем пациентам, имеющим жалобы со стороны пищеварительной системы. Проводится ФГДС при помощи тонкой трубки, опускаемой через ротовую полость в пищевод и полость желудка. Имеющаяся на конце эндоскопа микрокамера позволяет визуализировать состояние слизистых слоёв: покраснение или отёчность, наличие повреждённых участков в виде эрозий или язв. Главное преимущество гастроэндоскопии ˗ возможность попутного выполнения биопсического анализа, то есть забора образца материала с особенно воспалённых зон, вызывающих подозрение у врача. Ткани с таких участков в дальнейшем подвергаются гистологическому исследованию: изучению морфологической структуры составляющих клеток с целью исключения злокачественного процесса.
- Для получения более точной информации о местах, в которых произошла трансформация слизистой оболочки, врач может предложить такую процедуру, как хромоэндоскопия. Данный вид исследования также осуществляется посредством эндоскопа, однако, дополнительно применяется окрашивающее вещество (раствор Люголя), которое, вступая в реакцию с выделяемым слизистой гликогеном, меняет цвет внутреннего эпителия ˗ это необходимо для детальной оценки всех дисплазированных участков: их диаметра, формы, степени.
- Рентгенография ˗ диагностический способ, имеющий сходство с хромоэндоскопией: пациент перед проведением процедуры принимает контрастирующее вещество баррий, которое обволакивает слизистую поверхность пищевода. Однако рентгенограмма проводится без использования эндоскопа, вместо этого пациенту выполняют несколько снимков, которые при помощи контраста позволяют визуализировать очерченность стенок, отсутствие или наличие на них повреждений, их масштаб.
В качестве вспомогательных исследований пациенту назначаются лабораторные анализы: общий анализ крови и мочи, биопсия, суточная рн-метрия, забор крови на выявление бактерии Helicobacter pylori, которая также может быть причастна к воспалительному процессу.
Код заболевания по МКБ-10
Справочник «Международная классификация болезней» десятого пересмотра в рамках XI класса «Болезни органов пищеварения» и его разделе К20-К31«Болезни пищевода, желудка и двенадцатиперстной кишки» содержит следующую информацию относительно эзофагита: шифром К20 обозначается эзофагит с его разграничением на подвиды ˗ БДУ, химический и пептический. Эзофагит атрофического характера, или пищевод Барретта располагается в другом разделе (К22 «Другие болезни пищевода») и имеет отдельную рубрику с буквенно-цифровым обозначением К22.7.
Лечение
Главная опасность, которую несёт в себе атрофический эзофагит ˗ высокий риск перерождения атрофированных клеток в злокачественные, поэтому при диагностировании данной патологии, не стоит затягивать с лечебными мерами. Медикаментозную терапию рекомендуется начинать сразу же, при этом, вполне возможно что принимать препараты придётся длительно, до тех пор, пока симптомы заболевания не исчезнут полностью, а сам воспалительный процесс не прекратит своё прогрессирование.
Медицина предлагает 3 основных способа лечения атрофического эзофагита:
- Консервативный, с применением специальных лекарственных средств;
- Хирургический, подразумевающий оперативное решение проблемы;
- Народный, предусматривающий использование домашних рецептов.
Отдельное место отводится диетическому питанию, поскольку употребление продуктов, раздражающих слизистую и пищевода, и желудка, негативно скажется на течении болезни, а также снизит лечебный эффект препаратов, назначенных врачом.
Суть медикаментозного метода заключается в его трёх составляющих: применении антацидов, прокинетиков и ингибиторов протонной помпы. Каждая из этих лекарственных групп выполняет свою роль, весьма важную для благоприятного исхода заболевания.
- Антацидные вещества направлены на нейтрализацию соляной кислоты, содержащейся в желудочном соке, который систематически забрасывается в пищевод. Кроме этого, данные средства обладают обволакивающим свойством, благодаря которому стенки пищевода надёжно защищаются от воздействия и еды, попадаемой через ротовую полость, и пищеварительных ферментов, проникающих из желудка («Фосфалюгель», «Маалокс», «Гастал», «Алмагель», «Алмагель А», «Тальцид», «Рутацид», «Гастрацид»).
- Ингибиторы протонной помпы ˗ немаловажное звено, предназначенное для уменьшения агрессивности желудочного сока за счёт снижения выработки соляной кислоты («Омепразол», «Пантопразол», Ласнсопразол», «Нольпаза», «Эзомепразол»).
- Прокинетики ˗ предназначаются с целью улучшения мышечного тонуса ЖКТ, а также угнетения гастроэзофагельного рефлюкса. Препараты данной группы способствуют активизации моторики пищеварительного тракта, ускоряют опустошение желудка и оказывают противорвотное воздействие («Мотилиум», «Домперидон», «Ондасетрон», «Осетрон», «Ганатом», «Итомед», «Итоприд»).
В том случае, когда отмечается обширная дисплазия слизистого слоя пищевода, наряду с медикаментами применяется оперативное вмешательство, направленное на иссечение поражённых участков внутреннего эпителия.
Хирургический способ
Современная гастроэнтерология располагает множеством методов воздействия на атипичные клетки, и в первую очередь речь идёт о малоинвазивных эндоскопических способах, позволяющих не спешить с проведением операции открытого типа. К ним относится:
- Резекция, осуществляемая при помощи эндоскопа;
- Термическая абляция;
- Криодеструкция;
- Радиочастотная абляция;
- Лазерная терапия.
Манипуляции, производимые посредством лазера, аналогичны тем, которые применяют при злокачественных образованиях. Световое излучение активизирует молекулы кислорода, рассеивающиеся на дисплазированные участки и разрушающие атипичные структуры. Несколько иная суть аблятивных процедур: она заключается в прижигании поражённых участков высокочастотным импульсом с применением высокой или низкой температуры.
Эндоскопические методы воздействия наряду с медикаментозной терапией дают весьма неплохие результаты: состояние 80 % больных заметно улучшается, при этом вероятность развития злокачественного процесса снижается на 50 %.
В том случае, когда очаги охватывают значительную площадь слизистой, а лекарственные средства оказываются неэффективными, актуальными становятся более радикальные методы решения проблемы ˗ оперативное вмешательство. Существует два вида хирургической операции, осуществляемой при пищеводе Барретта, и выбор одной из них зависит от масштабов поражённых участков:
- Фундопликация по Ниссену, при которой все действия осуществляются на нижнем мышечном кольце: из дна желудка вокруг пищевода создаётся манжетка, задача которой ˗ препятствовать забросу желудочного сока в пищеводную трубку;
- Резекция нижней области пищевода.
После проведения операции наступает реабилитационный период, в который очень важно продолжать приём препаратов и соблюдать диету. Повысить эффективность этих мер можно при помощи средств народной медицины. Рассмотрим наиболее актуальные из них.
Рецепты народной медицины
Для лечения атрофического эзофагита можно самостоятельно изготовить домашние лекарственные средства из привычных продуктов или трав, которые найдутся в каждой аптечке.
Соки
- Картофельный сок: для его получения необходимо натереть несколько картофелин и из получившейся массы отжать жидкость; принимать 3 раза в день по 10-15 мл;

- Сок алоэ или каланхоэ: листья одного из этих растений следует измельчить, а затем выжать из них сок; принимать такое средство рекомендуется в свежем виде по 8-10 капель дважды в день.
Подобным образом можно приготовить морковный или капустный сок ˗ эти продукты также подойдут для лечения пищевода Барретта.
Травяные отвары
- Настой из листьев малины: 10 г сухого измельчённого сырья нужно залить 500 мл кипятка, после чего оставить отвар на полчаса; выпивать получившийся напиток необходимо 3 раза в день по 100-150 мл, для улучшения вкуса можно добавить 5 г мёда;
- Отвар из листьев мяты перечной (50 г) и травы золототысячника (20 г) готовится следующим образом: сырьё заливается 400 мл кипятка и настаивается не менее часа, употреблять подобное питьё следует 3 раза в день по 100-150 мл;
- Отвар из сбора лекарственных трав: ромашки, календулы, зверобоя, шалфея, травы девясила и семян льна, взятых в равных пропорциях; измельчённое сырьё нужно залить 500 мл холодной воды и довести её до кипения, после чего проварить жидкость на слабом огне в течение ещё получаса; спустя несколько часов можно приступать к употреблению: отвар следует пить 3-4 раза в день по 5- мл.
При атрофическом эзофагите рекомендуется ежедневно натощак принимать 10 мл льняного или облепихового масла ˗ эти средства эффективно снимают воспаление и способствуют регенерации слизистой ткани.
Режим питания
Любое заболевание пищеварительной системы предполагает соблюдение лечебной диеты, исключающей употребление тех продуктов, которые вызывают раздражение слизистой оболочки и повышают уровень соляной кислоты желудочного сока. Кроме того, специалисты в области гастроэнтерологии советуют своим пациентам пересмотреть режим питания и внести в него необходимые корректировки. Эти правила представляют собой небольшой перечень, содержащий ряд простых пунктов:
- Дробные порции, пяти- или шестиразовый приём пищи;
- Приготовление еды на пару или её подача на стол в отварном виде;
- Исключение жирных и острых блюд, чрезмерно горячих или холодных продуктов и напитков;
- Отказ от алкоголя и курения;
- Последний приём пищи за два часа до сна;
- Отказ от отдыха сразу после трапезы, предпочтение необходимо отдать лёгкой прогулке.

Важное значение рекомендуется уделить количеству употребляемой воды в день (не менее 2 литров), поскольку именно вода в чистом виде помогает снизить концентрацию соляной кислоты в желудочном соке.
Диета № 5
В связи с тем, что многие заболевания нуждаются в корректировке питания, диетологами было разработано так называемых 15 столов (с подпунктами ˗ 22), включающих те продукты, которые разрешены при той или иной болезни. Один диетический стол может назначаться при группе патологий. Например, такие заболевания пищеварительной системы, как гепатит и цирроз печени, хронический холецистит, панкреатит, желчно-каменная болезнь, гастрит и гастродуоденит, а также эзофагит объединены в одну категорию ˗ стол № 5, имеющую общие для названных заболеваний рекомендации по питанию.
Главная задача данной диеты ˗ обеспечить щадящий режим кормления, направленный на уменьшение нагрузки с органов пищеварения, а также нормализацию деятельности всей пищеварительной системы.
Согласно данной диете, продуктами, допускаемыми к употреблению, являются:
- Нежирные сорта мяса и рыбы (курица, индейка, телятина, говядина, кролик, окунь, треска, судак);
- Молочные продукты низкого процента жирности (сыр, молоко, йогурт, творог);
- Овощи в сыром виде: огурцы и помидоры, капуста и морковь, зелень; отварные овощи: картофель и кабачок, свекла и цветная капуста, лук;
- Не кислые фрукты и ягоды: дыни и бананы, груши и персики, арбуз, малина, черника, клубника;
- Сухофрукты: изюм, чернослив, финики, курага;
- Яйца, сваренные вкрутую, белковый омлет;
- Овощные супы;
- Слизистые каши: из овсяной, гречневой и манной крупы;
- Сладкое: зефир и пастила, мармелад, мёд;
- Подсушенный хлеб и галеты;
- Травяные отвары, некрепкий чай, компот из сухофруктов, отвар шиповника, соки из не кислых фруктов, разбавленные водой в соотношении 1:1.
Запрещается употреблять в пищу:
- Сало, жирные сорта мяса (свинина) или рыбы, а также нежирное мясо и рыба в жареном виде;
- Консервы и маринады;
- Молочные продукты с высоким процентом жирности, сливки и мороженое;
- Овощи в солёном или квашеном виде, грибы, чеснок и редис, шпинат и щавель, бобовые;
- Кислые фрукты и ягоды, орехи;
- Жареные яйца;
- Супы, сваренные на крутом мясном бульоне, а также борщ, щи, окрошка;
- Каши из пшённой или кукурузной круп, перловка;
- Кондитерские изделия, шоколад;
- Свежий хлеб и выпечка, оладьи и блины;
- Крепкий чай, кофе, какао, алкоголь, газированные напитки, квас.
Соблюдение данной схемы питания, которую предлагает диетический стол № 5 ˗ гарантия долгой и устойчивой ремиссии такого заболевания, как атрофический эзофагит.
Меры профилактики
Специфическая профилактика пищевода Барретта отсутствует, поскольку методы по предупреждению данной патологии не разрабатывались. Однако во внимание следует взять ряд советов, которые, так или иначе, помогут предотвратить развитие атрофического эзофагита и не позволят запустить подобный воспалительный процесс. К таким рекомендациям относятся:
- Регулярные медицинские обследования;
- Соблюдение диеты и правильный режим питания;
- Здоровый образ жизни;
- Обращение к врачу при возникновении первых симптомов недомогания;
- Приём препаратов, направленных на устранение первопричины патологии ˗ ГЭРБ.
Названные меры позволят приостановить прогрессирующее заболевание и избежать тяжелых осложнений.
Берут ли в армию с атрофическим эзофагитом
Вопрос весьма спорный, поскольку признание годности к несению военной службы при наличии синдрома Барретта зависит от многих факторов. В целом сложное течение заболевания, сопровождающееся обширной площадью дисплазированных участков, ˗ весомое обстоятельство для отсрочки или даже освобождения от призыва. Однако комиссия при рассмотрении каждого конкретного случая учитывает и ряд других обстоятельств:
- Нарушение питания;
- Неэффективность медикаментозного лечения;
- Систематические обострения;
- Частые обращения за медицинской помощью, зафиксированные в карточке больного;
- Госпитализация общим сроком не менее, чем 2 месяца за последний год.
Если какие-то из названных пунктов имеют место быть, юноша может получить освобождение от призыва.
Прогноз заболевания
Своевременное выявление атрофии слизистой пищевода и незамедлительное начало лечения в комплексе с диетой — гарантия того, что воспалительный процесс приостановится, а площадь дисплазированных участков со временем значительно уменьшится. Позднее диагностирование или пренебрежение рекомендациями врача по медикаментозной терапии, обычно даёт другой, менее радужный прогноз. В этом случае атрофический эзофагит чреват неблагоприятными последствиями, в число которых входит:
- Трещины и разрывы слизистой оболочки;
- Сужение стенок пищевода;
- Эрозии и язвы;
- Кровотечение;
- Злокачественное образование.
Синдром Барретта, как и любое другое заболевание, можно предотвратить, если вести здоровый образ жизни, правильно питаться, употреблять в пищу не раздражающие слизистую оболочку продукты. Ежегодное посещение врача и регулярные обследования ˗ это ещё один нюанс, который следует учесть тем, кто не желает приобрести эзофагит атрофической формы.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву об атрофическом эзофагите в комментариях, это также будет полезно другим пользователям сайта.
Дарья
Мне 32 года, и у меня диагностировали атрофический эзофагит. Сейчас прохожу лечение такими препаратами: «Ланцид», «Гастон» и «Алмагель», очень переживаю. Планирую записаться на прижигание поражённых участков и очень надеюсь, что после проведения этой процедуры всё наладится.
Максим
Выявили атрофический эзофагит на ранней стадии. Благодаря тому, что время не было упущено, а лечение начато сразу же, сейчас всё идёт гораздо неплохо: уже давно не ощущаю мучительной изжоги, особенно по ночам, когда спать невозможно было, да и подташнивания, першения в горле ˗ всего этого тоже уже давненько не было. В этом деле главное ˗ есть только то, что разрешено, и не забывать принимать назначенные препараты. Ну и, конечно, не нервничать.


Спасибо за отличную познавательную статью!!!!!Мне 75 лет. стал болеть желудок. Сегодня эноскопист сказал. что возрастные изменения, поставив диагноз- Хронический атрофический эзофагит. Лечить не надо. есть можно всё. Это что? Пожилых лечить не надо? Я просто в шоке!!!! Что делать?