SQLITE NOT INSTALLED
Хронический панкреатит является хроническим воспалением поджелудочной железы. Патология приводит к нарушению работы поджелудочной железы, снижению выработки железой ферментосодержащих соков, под влиянием которых происходит процесс переваривания пищи. При панкреатите наблюдается разрастание соединительной ткани органа, нa поджелудочной железе появляются складки, рубцы. Хронический панкреатит фиксируется у 10 % лиц, страдающих болезнями ЖКТ. Мужская половина населения болеет панкреатитом чаще, чем женщины. У сильного пола регистрируется алкогольная форма хронического воспаления железы.
Заболевание при определенных обстоятельствах может стать причиной развития злокачественных новообразований в поджелудочной железе.
Что это такое
Поджелудочная железа является важным органом в пищеварительном тракте. Орган за день вырабатывает до 700 мл панкреатического секрета. Стабильность секреторной функции зависит от рациона питания и образа жизни. При частом употреблении жирной еды в большом количестве, при злоупотреблении спиртными напитками и под влиянием других негативных факторов процесс выработки замедляется. Продолжительное снижение секреторной функции приводит к застою панкреатического сока с его преждевременной активизацией в тканях поджелудочной. Патологическое состояние вызывает сбой в пищеварительном процессе, что приводит к развитию острого панкреатита. При несвоевременном лечении и продолжительности патологического состояния более чем на 6 месяцев острая форма переходит в хроническое воспаление.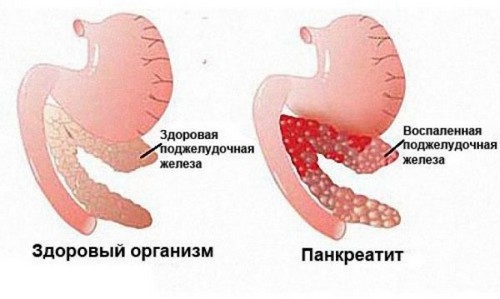
Хронический панкреатит характеризуется необратимыми дегенеративными процессами в паринхематозном слое железы. Паринхема теряет тонус, сморщивается, местами перерождаясь в зоны из фиброзных клеток. При хроническом панкреатите наблюдается развитие стриктуры протоков поджелудочной железы и формирование камней в протоках или теле железа.
Как выглядит
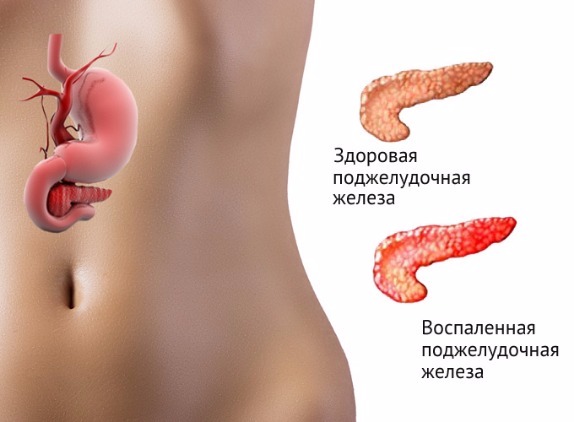
Ферменты, вырабатываемые поджелудочной железой под воздействием определенных факторов, перестают попадать в кишечник, остаются и активизируются в органе, что вызывает переваривание и расщепление тканевых структур железы.
Ферменты повреждают ткани поджелудочной железы, в итоге развивается воспалительный процесс.
Риску повреждения подвергаются ткани и органы, расположенные близко к железе, а также отдаленные, при поступлении ферментов в кровоток.
При хроническом панкреатите морфологические изменения в виде отека и некроза тканей органа варьируются в зависимости от этапа течения и формы заболевания.
При рецидиве можно увидеть сочетание участков некроза с ложными кистами, полями фиброза, отложениями извести, деформированными протоками.
Формы
В зависимости от причины развития заболевания выделяют:
- Хронический кальцифицирующий панкреатит. Характеризуется патология наличием в протоке, соединяющем поджелудочную железу с ДПК, известковых камней, мешающих прохождению через него пищеварительных ферментов. Размер конкрементов обусловливает степень закупорки прохода и тяжесть протекания болезни.
- Хронический обструктивный панкреатит. Развивается в результате закупорки протока в итоге образования на тканях органа рубцов или формирования в нем опухоли.
Оба вида заболевания являются обратимыми и после устранения образований, провоцирующих непроходимость протока, восстанавливается нормальное функционирование поджелудочной железы.
Опасным видом является хронический атрофический панкреатит, который протекает с внешнесекреторной недостаточностью. Данный вид патологии необратим и приводит к развитию соединительной ткани на месте отмерших клеток поджелудочной.
Патология в гастроэнтерологической практике классифицируется:
- По механизму развития. Различают первичный, развивающиеся в результате алкогольной интоксикации или в итоге других токсических панкреатитов и вторичный – билиарный.
- По специфике клинических проявлений. Выделяют болевой панкреатит постоянного и рецидивирующего характера. Псевдотуморозный, когда сочетаны признаки воспалительного и онкологического процессов единовременно, латентный, когда заболевание протекает без выраженных проявлений, сочетанный, когда проявляются несколько симптомов заболевания.
- По специфике морфологических преобразований в тканевых структурах поджелудочной различают хронические панкреатиты с инфильтративно – фибриозным и фиброзно – склеротическим течением.
- По форме функциональных расстройств в работе поджелудочной железы выделяют хронический панкреатит по гипоферментному и гиперферментному виду: обтурационный и дуктулярный виды.
Развитие хронического панкреатита происходит по фазам:
- Начальный этап. Протекает данная фаза от 1 до 5 лет от начала воспалительных изменений в поджелудочной;
- Период развития основной клинической картины. Продолжается от 5 до 10 лет. Орган подвергается дистрофическим и дегенеративным изменениям;
- Снижение выраженности воспалительного процесса. Развивается спустя 7 -15 лет от начала болезни. Существует два варианта данной фазы: в форме адаптации больного к заболеванию, или образования серьезных осложнений в виде кист и новообразований.
Симптомы
Симптомы хронического панкреатита включают как клинику сильного воспаления, так и проявления интоксикации в результате попадания ферментов в общий кровоток. Характерными симптомами являются:
- Интенсивные боли режущего или тупого характера. Боли могут быть постоянными или носить приступообразный характер, иногда больной попадает в шоковое состояние. Место локализации боли зависит от места пораженного участка железы. Боль, распространяющаяся по всей брюшине и пояснице, свидетельствует о том, что орган поражен полностью. При поражении хвостовой части или головки наблюдается иррадиация в зону сердца, эпигастрии или правого бока.
- Повышенная температура (38 – 39 градусов) и колебания артериального давления. Симптомы связаны с интоксикационными процессами. Температура поднимается в результате интенсивного поражения с вероятными бактериальными осложнениями или абсцессами. Скачки АД происходят в период короткого времени и ухудшают общее состояние.
- Изменение внешнего вида больного. Лицо пациента приобретает страдальческий вид, глаза западают, кожа становится бледной с землистым оттенком.
- Развитие обтурационной желтухи в результате закупорки желчевыводящего протока. Кожа и глазные склеры желтеют.
- Рвота. После рвоты больной не ощущает облегчение. Рвотные массы состоят из непереваренной еды с примесью желчи.
- Тошнота и икота в сочетании с отрыжкой воздухом. Во рту появляется сухость.
- Нарушение стула. Развиваются запоры или понос. Каловые массы при диарее имеют пенистый вид с обилием слизи и зловонный запах. Такая симптоматика специфична для рецидива заболевания. Запоры с повышенным метеоризмом и вздутием живота появляются на начальной стадии патологии.
Признаки
На начальной стадии заболевания патологические процессы в основном протекают без проявлений. Первый клинический значимый рецидив фиксируется, когда дистрофия и регрессивные процессы в поджелудочной железе значительны. Необходимо знать возможные признаки хронического панкреатита, что поможет быстро опознать заболевание и своевременно начать лечение, предупреждая вероятные осложнения. К тревожным признакам относятся дискомфорт и боль разной интенсивности, локализованная в эпигастральной зоне и усиливающаяся после приема еды. У больного может наблюдаться диспепсическое расстройство, рвотные позывы, неприятный вкус во рту. Пациент жалуется на отвращение к жирной и мясной пище, у некоторых аппетит полностью пропадает, больной резко теряет вес. На кожном покрове могут появляться мелкие ангиомы, формирующиеся из лимфатических или кровеносных сосудов. Патология может выявляться и развитием сахарного диабета. Такие признаки соответствуют периоду обострения заболевания, хронический панкреатит на фазе ремиссии протекает без выраженных признаков и симптомов.
Возможные осложнения
Одним из частых осложнений является формирование псевдокист, которые образуются на месте некроза ткани в результате разрушения протоков поджелудочной железы, на месте предыдущего некроза и последующего скопления секрета. Отек и фиброз поджелудочной железы могут вызвать сдавление общего желчного протока с развитием желтухи.
Воспаление и фиброз парапанкреатической клетчатки приводит к сдавливанию и тромбозу селезеночной, верхней брыжеечной и воротной вен.
Имеется риск развития эрозивного эзофагита, синдрома Мэллори–Вейса, хронической дуоденальной непроходимости и абдоминального ишемического синдрома. Обострение хронического панкреатита может сопровождаться панкреонекрозом с развитием инфекционных осложнений. К осложнениям панкреатита можно отнести и возникновение протоковой аденокарциномы железы.
Диагностика
Для определения диагноза хронического панкреатита необходимо проведение инструментального и лабораторного исследования, что уделяет возможность с максимальной точностью дифференцировать заболевание от других воспалительных заболеваний ЖКТ, имеющих идентичную симптоматику.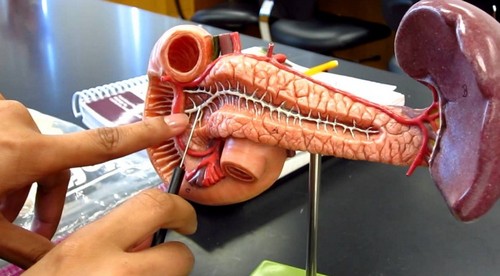
Назначают следующие лабораторные исследования:
- Копрологический анализ кала. Позволяет выявить степень ферментной недостаточности. При наличии ХП в каловых массах обнаруживается повышенное содержание нейтрального жира, клетчатки, крахмальных зерен, мышечных волокон.
- Биохимический анализ крови. Выясняют увеличение активной амилазы, липазы, трипсина.
- Общий анализ крови. Уделяет возможность определить интенсивность неспецифического воспалительного процесса по показаниям СОЭ, лекоцитозу.
Проводят следующие инструментальные исследования:
- УЗИ. Показывает хроническое течение воспаления в поджелудочной железе, а также патологии печени, желчного пузыря или его протоков.
- КТ или МРТ. КТ при остром панкреатите можно использовать не только для визуальной оценки состояния железы, забрюшинной клетчатки, но и для контроля в динамике. МРТ особенно эффективна при исследовании тела и хвоста поджелудочной железы.
- Эндоскопическое УЗИ. Способ позволяет подробно исследовать структуру тканей поджелудочной железы изнутри.
При необходимости выявления способности поджелудочной железы вырабатывать тот или иной фермент, проводят функциональный тест со специфическими стимуляторами.
Код по МКБ 10
Согласно МКБ – 10 (блок: болезни желчного пузыря, желчевыводящих путей и поджелудочной железы) хронический панкреатит определяется следующими кодами:
- К 86.0 – хронический панкреатит алкогольной этиологии;
- К 86.1 – другие виды хронического панкреатита;
- К 86.3 – ложная киста поджелудочной железы.
Клинические рекомендации 2020 год
Согласно рекомендациям Российской гастроэнтерологической ассоциации по диагностике и лечению хронического панкреатита (ХП), патология является длительным воспалительным заболеванием поджелудочной железы, проявляющимся необратимыми морфологическими изменениями, которые вызывают боль и / или стойкое снижение функции органа.
Патологию классифицируют:
- По этиологии;
- По клиническим проявлениям;
- По морфологическим признакам;
- По характеру клинического течения;
- Исходя из проявленных осложнений.
Современная медицина, согласно классификации TIGAR-O (81), выделяет следующие виды ХП:
- Токсический / метаболический;
- Идиопатический;
- Наследственный;
- Аутоиммунный;
- ХП как результат рецидивирующего и тяжелого острого панкреатита;
- Обструктивный.
Клиническими симптомами ХП являются боль в животе. В основном боль локализуется в эпигастрии с иррадиацией в спину, усиливаясь после приема еды и уменьшаясь в положении сидя или наклоне вперед. Наблюдается у 80 % пациентов, в 20% случаев отмечается безболезненный панкреатит. Приступы боли могут рецидивировать.
Недостаточность внешнесекреторной функции поджелудочной железы, проявляющаяся клинически, возникает только при снижении функциональной активности органа более чем на 90%.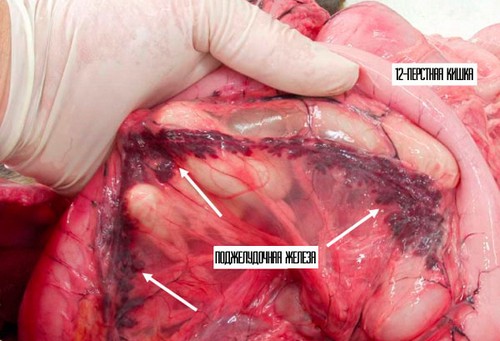
Клиническими проявлениями нарушения всасывания жиров являются стеаторея и метеоризм, потеря массы тела (у 30 % пациентов). У больных алкогольным панкреатитом признаки мальдигестии возникают в среднем через 10 лет после появления первых клинических симптомов. Также может встречаться мальабсорбция жирорастворимых витаминов и витамина B12, но клинически гиповитаминозы проявляются редко.
Лечебную тактику рекомендуется выбирать на основании проспективных наблюдательных исследований.
Выбор методики визуализации основан на ее доступности, подготовленности специалистов и на степени инвазивности конкретного исследования.
Проводят трансабдоминальное УЗИ, которое уделяет возможность подтвердить диагноз ХП на поздней стадии, выявить кальцификацию поджелудочной железы и внутрипротоковые кальциевые конкременты, псевдокисты, дилатацию ГПП и его боковых ветвей, атрофию паренхимы. Метод рекомендуется для первичного скрининга и исключения других причин в брюшной полости. Отсутствие признаков ХП при УЗИ не исключает диагноз ХП.
Рекомендуется проводить мультиспиральную КТ с целью выявления панкронекроза. Проводят ЭУЗИ, позволяющее определить конкременты даже мелких размеров.
МРТ и ЭУЗИ являются точными современными методами верификации панкреатита при малейших изменениях поджелудочной железы. Это лучшие методы для диагностики изменения паренхимы и протоков на ранних стадиях ХП.
Проводятся также функциональные исследования, на основе которых назначается консервативное лечение, диетотерапия, лечение способом купирования боли в животе. Рекомендуется модификация образа жизни.
При необходимости назначают лечение недостаточности внешнесекреторной функции поджелудочной железы, также проводится заместительная ферментная терапия.
Врач может проводить инвазивные вмешательства в виде эндоскопического дренирования. При появлении осложнений ХП в виде симптоматической псевдокисты, обструкции общего желчного протока, геморрагических осложнений, непроходимости ДПК показана операция.
Лечение для взрослых
Тактика лечения хронического панкреатита зависит от тяжести воспалительного процесса. Легкие формы заболевания лечат в амбулаторных условиях под контролем гастроэнтеролога и терапевта.
При тяжелых случаях больной получает соответствующее лечение в стационарных условиях. Лечение может быть как консервативным, так и хирургическим.
Терапевтический курс лечения хронического панкреатита направлен на ликвидацию воздействия негативных факторов (алкоголь, соматические заболевания). Проводится купирование боли, устранение ферментативной недостаточности, восстановление тканей железы и паренхимы, лечение других дисфункций ЖКТ.
Медикаментозная терапия направлена на ликвидацию прогрессирования хронического панкреатита, включая борьбу с осложнениями. Лекарственная терапия выбирается в зависимости от типа воспаления и общего состояния пациента. Применяются:
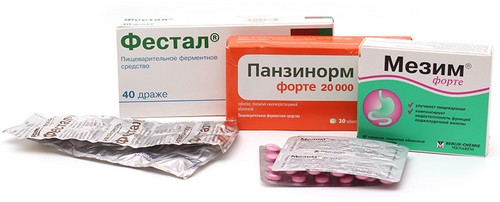
- Ферменты на основе панкреатина. Прием панкреатина позволяет нормализовать секреторные функции поджелудочной железы. Курс терапии способствует уменьшению боли, нормализации усвоения питательных веществ, стабилизации стула, купированию диспепсического синдрома. Назначают Пангрол, Микразим, Фестал, Креон.
- Обезболивающие препараты и спазмолитики, которые способствуют снижению тонуса и напряжения мышц. Применяют в основном препараты на основе дротаверина и папаверина. При нерезультативности назначают анальгетики и НПВС. В курс включают Нимесулид, Найз, Вольтарен, Мелоксикам.
- Наркотические обезболивающие. Назначают при рецидиве хронического панкреатита и приступах сильных болей. Назначают Трамадол, Седалгин – нео.
- Препараты против интоксикации. Применяют Рингер, Гемодез – Н, физраствор для внутривенного вливания.
- Ингибиторы протонной помпы и Н2 – антагонисты. Назначаются при сниженной кислотности ЖКТ. Применяют Омез, Пантопразол.
- Витаминотерапия. Используют с целью восполнения организма необходимыми веществами и витаминами. Назначают изопреноиды А, Е, Д.
Нужно знать, что обострение хронического панкреатита, или приступ — опасное для жизни состояние, требующее срочной госпитализации, поскольку имеется риск летального исхода в результате болевого шока и интоксикации. Во время приступа следует обеспечить больному полный покой и строгий постельный режим, что поможет уменьшить поступление крови к воспаленному органу и способствует постепенному уменьшению боли.
При обострении заболевания необходимо соблюдение 72-часового голодного режима, что обеспечит покой железе, поскольку при голодании останавливается синтез ферментов. Полезны также холодный компресс и резиновая грелка с холодной водой на эпигастральную зону. Такой способ помогает купировать болевой синдром, уменьшить отечность и воспаление.
До приезда бригады скорой помощи больному можно давать спазмолитики (Но-шпа, Дюспаталин). Самостоятельное использование ферментных препаратов строго запрещается, так как их прием может вызвать дистрофические изменения поджелудочной железы.
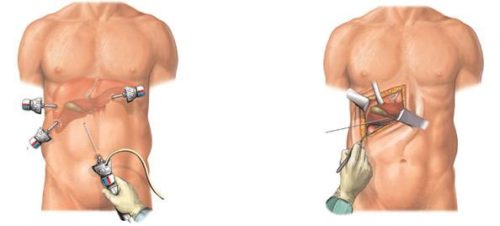
Хирургическое лечение
Показаниями для хирургического вмешательства являются осложнения хронического панкреатита. Конкретно операция назначается при гнойном абсцессе, кисте, флегмоне, при закупорке протоков и некрозе железы, склеротических процессах, стенозе сфинктера Одди, критическом состоянии больного, при нерезультативности консервативного лечения.
Проводится:
- Сфинктеротомия. Показана при отрубации или сдавливании сфинктера Одди;
- Иссечение конкрементов в протоках органа;
- Вскрытие кистозных полостей, абсцессов с гнойным экссудатом с последующим дренированием и санацией;
- Панкрэтомия. Проводится удаление пораженных областей или всей поджелудочной железы целиком;
- Иссечение желчного пузыря при наличии осложнений от центрального желчевыводящего протока;
- Вирсунгодуоденостомия. Проводится воссоздание вспомогательных каналов для оттока желчи и снижения нагрузки с протоков поджелудочной.
Народные средства
Применение рецептов нетрадиционной медицины разрешается после консультации с врачом. Народная медицина предлагает использование отваров, настоев из целебных растений, которые способствуют восстановлению функции поджелудочной железы.
Лечебный сбор
Требуется взять корневище девясила, зверобой, цветки календулы лекарственной, корень лопуха, полынь, цветки ромашки, сушеницу болотную, хвощ, череду и шалфей. Все компоненты смешивают поровну. 10 г сбора заливают 200 мл кипятка, нагревают на водяной бане в закрытой посуде 15 минут, настаивают 45 минут, фильтруют, доводят объема жидкости до первоначального кипяченой водой. Принимать настойку нужно по 1/2 стакана за полчаса до еды трижды в день.
Настой из цикория
2 ч. л. измельченного корня цикория заливают 200 мл кипятка, кипятят 5 минут, настаивают до охлаждения и фильтруют. Принимают три раза по 50 мл глотками в течение дня.
Овсяной отвар
Цельные овсяные зерна заливают холодной водой. На 100 г берется 1 л воды. Варят состав на слабом огне 3 часа. Принимать нужно по 100 мл ежедневно в течение 10 дней за час до приема еды.
Отвар ромашки
1 ст. л. ромашки заливают 200 мл кипятка и настаивают 30 минут. Принимают отвар по 100 мл дважды в день перед едой.
Спиртовый настой крифеи (разновидность мха)
1 ч. л. высушенного мха заливают 80 мл медицинского спирта и настаивают в темном месте в течение 7 дней. Принимают трижды в день, по 20 капель на 200 мл воды, за полчаса до еды, в течение 3 месяцев.
Сок из моркови и картофеля
Корнеплоды берутся в равных порциях, обрабатываются в соковыжималке. Выжатый сок принимают за 30 минут до еды. Одна порция – 200 мл напитка.
Сок из свеклы и огурца
Рекомендуется использовать только свежую выжимку, поскольку сок теряет большую часть своих полезных свойств. Одна порция – 100 мл. Пить сок следует 3 раза в сутки, за 30 минут до еды. Помогает вывести из организма токсины.
Сок брюссельской капусты
В целебный сок входят четыре ингредиента: брюссельская капуста, салат, фасолевые стручки и морковь. Овощи берутся в одинаковых порциях. Выжитый сок можно хранить в холодильнике. Каждое утро нужно принимать 100 мл сока на голодный желудок в течение одного месяца.
Профилактика
Хронический панкреатит может обостряться после лечения, если не питаться правильно и не отказаться от спиртного и курения.
Необходимо питаться дробно 4–5 раз в день, небольшими порциями с одинаковым распределением жирсодержащих продуктов в рационе. Нельзя допускать переедания.
Полезно употребление разнообразной пищи с низким содержанием насыщенных жиров и холестерина. В рацион нужно включить продукты с достаточным количеством пищевых волокон, содержащихся в зерновых продуктах, овощах и фруктах.
Следует найти баланс между количеством принимаемой пищи и физической активностью.
Диета – что можно есть
Полезно употребление нежирных сортов морской и речной рыбы в вареном виде. В рацион можно включить мясо птицы, кролика, говядину. Полезно использование крупы (рисовая, гречневая, овсяная). Нужно сократить употребление пшеничной и перловой крупы. Яйца можно использовать в виде омлетов или добавлять в разные блюда.
При хроническом панкреатите полезны суп – пюре, приготовленные на овощном или нежирном курином бульоне. Нужно ограничить употребление молочных и сырных супов. Рекомендуется употребление нежирных кисломолочных продуктов и творога. Не советуется использование сметаны, сливки, твердых сортов сыра.
В рацион полезно включать вчерашний пшеничный хлеб, сухарики, мелкую вермишель. Следует ограничить использование пшенично – ржаного и ржаного хлеба, выпечки с начинкой, сдобных изделий, макарон.
Рекомендуется употребление овощей. Полезны картофель, морковь, помидоры, тыква, кабачки, цуккини, цветная капуста, капуста брокколи, сладкий перец, салат. Нужно ограничить употребление белокочанной и красной капусты, редиски, редьки, репы.
Из фруктов можно употреблять бананы, спелые груши, киви, апельсины, лимоны, мандарины, арбуз, гранат, клубнику, землянику, черешню, сушеную чернику. Лучше ограничить употребление яблок, смородины, малины, абрикосов, персиков, крыжовника, вишни, сливы, винограда, ежевики, чернослива, изюма, кураги.
В качестве десерта советуется употреблять зефир, молочную карамель, пастилу. В ограниченном количестве можно использовать сахар, мед, варенье, мармелад, шоколад и шоколадные конфеты, желе фруктовое мороженое. В готовые блюда разрешается добавлять небольшое количество сливочного масла, сметаны, растительного масла.
Рекомендуется употребление черного и зеленого чая, растительных отваров, домашних компотов, отвара шиповника, минеральной воды. Следует ограничить употребление кофе с молоком или сливками, киселей, морсов, фруктовых и овощных соков.
Прогноз
Прогноз при хроническом панкреатите во многом зависит от самого больного. При соблюдении диеты и режима питания, отказе от употребления спиртных напитков и курения, придерживании врачебных рекомендаций патология может протекать легко, ремиссии будут длительные, а прогноз на выживаемость благоприятный. В обратном случае патология часто прогрессирует, нарастает дистрофия железы, развиваются серьезные осложнения, в результате чего сокращается продолжительность жизни больного.
Хронический панкреатит – заболевание, которое можно лечить, придерживаясь здорового образа жизни. Своевременное лечение позволяет полностью восстановить поджелудочную железу и предотвратить прогрессирование заболевания.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады, если Вы поделитесь в комментариях, что думаете о хроническом панкреатите. Это также будет полезно другим пользователям.
После праздничных застолий появились сильные боли в области живота, которые распространялись на спину. Чувствовал тошноту, неприятный вкус во рту и невыносимое отвращение к еде. Боли не прекращались, пришлось обратиться к врачу. После обследования поставили диагноз хронический панкреатит. Назначили консервативное лечение. Важной частью лечебного курса являлась диета. Питался дробно, использовал только разрешенные продукты. Полностью отказался от курения и спиртного. Постепенно состояние стало улушаться. Спустя месяц после УЗИ врач сказал, что поджелудочная железа полностью восстановилась. После полного курса чувствую себя хорошо.
Геннадий.
Хронический панкреатит у меня выявлялся как интоксикация. Думал, что отравился, съел что-то не то. Когда появилась лихорадка, вызвали скорую помощь, и меня перевели в больницу, где и получил стационарное лечение. Курс терапии очень эффективный. После двух дней самочувствие стало хорошим, почти все симптомы исчезли. Важно следовать всем указаниям врача и соблюдать специальную диету, это поможет быстро справиться с патологией.
Алексей.



Муж ходил на рыбалку с друзьями, там ели, пили . Вечером у него начались страшные боли, диарея, боли распространялись по всей грудной клетке, появились тошнота, дискомфорт в области сердца. Я подумала, что у него проблемы с сердцем. Вызвала бригаду скорой помощи, мужа забрали в больницу. После исследования поставили диагноз — воспаление поджелудочной железы, хронический панкреатит. Врач сказал, что заболевание развивается постепенно, что на начальной стадии симптомы отсутствуют. Обследования показали, что у мужа заболевание развивалось около 3 года. Назначили лечение, капельницу, обезболивающие препараты и диету. После полного курса лечения муж поправился. Однако ему не разрешается курить, употреблять алкоголь, есть нездоровую пищу.